Внутриматочная система с гормоном. Гормональная спираль "Мирена": побочные эффекты, отзывы женщин. Противопоказания к применению «Мирены»
Внутриматочная терапевтическая система Мирена представляет собой белую или почти белую гормонально-эластомерную сердцевину, расположенную на Т-образном корпусе и покрытую непрозрачной мембраной, которая служит своеобразным регулятором выхода активного действующего компонента. Т-образный корпус снабжен петлей на одном конце с прикрепленной нитью для удаления спирали и двумя плечами. Система Мирена помещена в трубку проводника и свободна от видимых примесей. Поставляется препарат в стерильных блистерах из полиэстера или материала TYVEK в количестве 1 штуки.
Фармакологическое действие
Внутриматочная система или попросту ВМС Мирена представляет собой фармацевтический препарата на основе л евоноргестрела , который, постепенно высвобождаясь в полость матки, оказывает местное гестагенное действие . Благодаря активной составляющей терапевтического средства снижается чувствительность эстрогеновых и прогестероновых рецепторов эндометрия, что проявляется в сильном антипролиферативном эффекте.
Наблюдаются морфологические изменения внутренней оболочки матки и слабая местная реакция на инородное тело в ее полости. Слизистая оболочка цервикального канала в значительной мере уплотняется, что предупреждает проникновение спермы в матку и угнетает двигательные способности отдельных сперматозоидов. В некоторых случаях также отмечается угнетение овуляции.
Применение препарата Мирена постепенно изменяет характер менструальных кровотечений . В первые месяцы использования внутриматочной спирали, из-за угнетения пролиферации эндометрия, может наблюдаться усиление мажущих выделений из влагалища кровянистого характера. По мере развития фармакологического эффекта терапевтического средства, когда выраженное подавление пролиферативных процессов достигает максимума, наступает период скудных кровотечений, которые часто трансформируются в олиго- и аменорею .
Через 3 месяца после начала использования Мирены менструальная кровопотеря женщин снижается на 62-94 %, а через 6 месяцев – на 71-95 %. Такая фармакологическая способность изменять характер маточных кровотечений применяется для лечения идиопатической меноррагии при отсутствии гиперпластических процессов в оболочках женских половых органов или экстра генитальных состояний, неотъемлемой частью патогенеза которых является выраженная гипокоагуляция , так как эффективность препарата сопоставима с хирургическими методами лечения.
Фармакодинамика и фармакокинетика
После установления внутриматочной системы фармацевтический препарат начинает немедленно действовать, что проявляется в постепенном высвобождении левоноргестрела и его активном всасывании, о чем можно судить по изменению его концентрации в плазме крови. Скорость высвобождения действующего компонента составляет первоначально 20 мкг в сутки и постепенно снижается, достигая 10 мкг в сутки через 5 лет. Гормональная спираль Мирена устанавливает высокую местную экспозицию , что обеспечивает градиент концентрации активного вещества в направлении от эндометрия к миометрию (концентрация в стенках матки разнится более чем в 100 раз).
Попадая в системный кровоток, левоноргестрел связывается с белками сыворотки крови: 40-60 % действующего компонента неспецифически соединяется с , а 42-62 % активной составляющей – специфически с селективным переносчиком половых гормонов ГСПГ . Около 1-2 % дозировки присутствует в циркулирующей крови в виде свободного стероида. Во время использования терапевтического средства концентрация ГСПГ уменьшается, а свободная фракция увеличивается, что указывает на нелинейность фармакокинетической способности лекарственного средства.
После введения ВМС Мирена в полость матки, левоноргестрел в плазме крови обнаруживается уже через 1 час, а максимальная концентрация достигается через 2 недели. В ходе клинических исследований было доказано, что концентрация активного компонента зависит от массы тела женщины – при низком весе и/или при высокой концентрации ГСПГ количество основной составляющей в плазме выше.
Левоноргестрел метаболизируется с участием изофермента CYP3A4 до конечных продуктов обмена в виде конъюгированного и не конъюгированного 3-альфа и 5-бета-тетрагидролевоноргестрела , после чего выводится через кишечник и посредством почек с коэффициентом экскреции равным 1,77. В неизменном виде активная составляющая элиминируется лишь в следовых количествах. Общий клиренс биологического вещества Мирены из плазмы крови составляет 1мл в минуту на килограмм веса. Период полувыведения – около 1 суток.
Показания к применению
- контрацепция;
- идиопатическая меноррагия;
- профилактическое лечение гиперплазии эндометрия при проведении заместительной гормональной терапии.
Спираль Мирена – противопоказания
Абсолютные противопоказания для применения гормональной спирали:
- беременность ;
- воспалительные заболевания органов малого таза;
- послеродовой ;
- инфекционный процесс в нижних отделах мочеполовой системы;
- септический аборт в анамнезе на протяжении трех последних месяцев;
- злокачественные новообразования матки или ее шейки;
- женской половой системы;
- маточное кровотечение неясного происхождения;
- гормонозависимые опухолевые новообразования;
- врожденные или приобретенные аномалии анатомического и гистологического строения матки;
- острые заболевания печени;
- повышенная чувствительность к фармакологическим компонентам внутриматочной спирали.
Патологические состояния, которые могут осложнять использование внутриматочной спирали с левоноргестрелом :
- послеродовой период от 48 часов до 4 недель;
- тромбоз глубоких вен;
- доброкачественная трофобластическая болезнь ;
- рак груди в наличии или в анамнезе в течение последних 5 лет;
- высокая вероятность инфекционных заболеваний, передающихся половым путем;
- активная патология печени (например, острый , декомпенсированный и так далее).
Побочные эффекты Мирены
Изменения менструального цикла
Побочные эффекты ВМС следует начинать с изменения характера и цикличности менструальных кровотечений , ведь они проявляются куда чаще, чем другие неблагоприятные последствия терапевтических мер. Так, продолжительность кровотечений увеличивается у 22 % женщин, а нерегулярные маточные геморрагии отмечаются у 67 %, при рассмотрении первых 90 дней после установки препарата Мирена. Частота данных явлений постепенно снижается, так как гормональная спираль со временем выделяет меньше биологически активного вещества и к концу первого года соответственно составляет 3 % и 19 %. Однако увеличивается количество проявлений других нарушений менструального цикла – к концу первого года развивается у 16 %, а редкие кровотечения у 57 % пациенток.
Другие побочные действия
- Со стороны иммунной системы : кожная сыпь и , , .
- Со стороны нервной системы : головная боль, , подавленное настроение вплоть до .
- Побочные явления со стороны репродуктивной системы и молочных желез: вульвовагинит , выделения из половых путей, инфекции органов малого таза, , боль в молочных железах, экспульсия внутриматочной спирали, , перфорация матки.
- Со стороны желудочно-кишечного тракта : боли в животе, тошнота.
- Дерматологические нарушения : , , .
- Со стороны сердечно-сосудистой системы : повышение артериального давления.
Внутриматочная спираль Мирена: инструкция по применению (Способ и дозировка)
Общие положения по эксплуатации препарата
Противозачаточное средство Мирена вводится непосредственно в полость матки, где и оказывает свои фармакологические эффекты на протяжении 5 лет. Скорость высвобождения активного гормонального компонента составляет 20 мкг в сутки в начале применения внутриматочной спирали и постепенно снижается до уровня 10 мкг в сутки через 5 лет. Средняя скорость элиминации левоноргестрела на протяжении всего терапевтического курса составляет около 14 мкг в день.
Существует специальный показатель эффективности контрацептивов , который отражает число беременностей у 100 женщин за время использования противозачаточного средства. При правильной установке и соблюдении всех правил использования внутриматочной спирали, индекс Перля для Мирены составляет около 0,2 % в течение 1 года, а тот же показатель на протяжении 5 лет – 0,7 %, что выражает невероятно высокую эффективность применения такого метода контрацепции (для сравнения: у презервативов индекс Перля составляет от 3,5 % до 11 %, а у химических средств типа спермицидов – от 5 % до 11 %).
Установка и извлечение внутриматочной системы могут сопровождаться болевыми ощущениями внизу живота, умеренным кровотечением. Также манипуляция может вызвать обморок вследствие сосудисто-вагальной реакции или судорожный припадок у больных , потому может потребоваться использование местной анестезии женских половых органов.
Перед установкой препарата
Рекомендуется, чтобы внутриматочную спираль устанавливал только врач , который имеет опыт работы с данным видом контрацепции, так как требуются обязательные асептические условия и соответствующие медицинские знания женской анатомии и работы фармацевтического препарата. Непосредственное перед установкой необходимо провести общее и гинекологическое обследование , дабы исключить риски дальнейшего использования противозачаточного средства, наличие беременности и заболевания, которые выступают в роли противопоказаний.
Врач обязательно должен определить положение матки и размеры ее полости, так как правильное расположение системы Мирена обеспечивает равномерное влияние действующего компонента на эндометрий , что создает условия для ее максимальной эффективности.
Инструкция на Мирену для медицинского персонала
Визуализировать шейку матки с помощью гинекологических зеркал, обработать ее и влагалище антисептическими растворами. Захватить верхнюю губу шейки матки щипцами и осторожной тракцией выпрямить цервикальный канал, закрепить такое положение медицинского инструментария до окончания манипуляции по установке внутриматочной спирали. Медленно продвигая маточный зонд через полость органа ко дну матки, определить направление цервикального канала и точную глубину полости, параллельно, исключая возможные анатомические перегородки, синехии, подслизистую фиброму или другие препятствия. Если цервикальный канал узкий, рекомендуется использование местного или проводникового типа обезболивания для его расширения.
Проверить стерильную упаковку с препаратом на целостность, после чего вскрыть ее и достать внутриматочную спираль. Отодвинуть бегунок в самое дальнее положение таким образом, чтобы система втянулась внутрь трубки-проводника и приобрела вид небольшой палочки. Удерживая бегунок в том же положении, установить верхний край указательного кольца в соответствии с предварительно измеренным расстоянием до дна матки. Осторожно продвигать проводник через цервикальный канал до тех пор, пока кольцо не окажется на расстоянии около 1,5-2 см от шейки матки.
После достижения необходимого положения спирали, медленно отодвинуть бегунок до метки полного раскрытия горизонтальных плечиков и подождать 5-10 секунд, пока система не приобретет Т-образную форму. Продвигать проводник до фундального положения, о чем будет свидетельствовать полное соприкосновение указательного кольца с шейкой матки. Удерживая проводник в таком положении, высвободить препарат с помощью максимально низкого положения бегунка. Осторожно извлечь проводник. Отрезать нити до длины в 2-3 см, начиная от наружного зева матки.
Рекомендуется подтвердить правильное положение внутриматочной спирали с помощью УЗИ сразу после проведения манипуляции по установке препарата Мирена. Повторное обследование выполняют через 4-12 недель, а затем 1 раз в год. При наличии клинических показаний, гинекологический осмотр и проверку правильного положения спирали функциональными методами лабораторной диагностики следует проводить регулярно.
Удаление внутриматочной спирали
Препарат Мирена должен быть удален по истечении 5 лет после установки, так как эффективность терапевтического средства в значительной мере снижается по прошествии данного срока. В медицинской литературе описаны даже случаи неблагоприятного влияния своевременно не удалённой внутриматочной спирали с развитием воспалительных заболеваний органов малого таза и некоторыми другими патологическими состояниями.
Для извлечения препарата необходимо строгое соблюдение асептических условий. Удаление Мирены представляет собой аккуратное вытягивание за нити, захваченные специальными гинекологическим щипцами. Если нити не видны, а внутриматочная спираль находится глубоко в полости органа, то может быть использован тракционный крючок. Также может потребоваться расширение канала шейки матки.
После удаления препарата Мирена следует осмотреть систему на предмет ее целостности, так как в отдельных ситуациях может наблюдаться отделение гормонально-эластомерной сердцевины или ее соскальзывание на плечи Т-образного корпуса. Описаны патологические случаи, когда такие осложнения удаления внутриматочной спирали требовали дополнительного гинекологического вмешательства.
Передозировка
При правильном использовании и соблюдении всех правил постановки внутриматочной спирали передозировка фармацевтическим препаратом невозможна .
Взаимодействие
Фармацевтические индукторы ферментов, особенно биологические катализаторы из системы цитохрома Р 450 , которые участвуют в метаболическом перерождении таких лекарственных средств, как противосудорожные препараты ( , Фенитоин , ) и ( и другие), усиливают биохимическое превращение гестагенов . Однако влияние их на эффективность препарата Мирена несущественно, так как основная точка приложения терапевтических способностей внутриматочной спирали – это местное действие на эндометрий.
Условия продажи
Отпускается в аптечных киосках по рецепту.
Условия хранения
Внутриматочную гормональную спираль следует хранить в стерильной упаковке в недоступном для детей младшего возраста месте, которое защищено от прямых солнечных лучей. Надлежащий температурный режим не должен превышать 30 градусов Цельсия.
Срок годности
Особые указания
Гормональная спираль Мирена при миоме матки
(другие названия – фибромиома или лейомиома ) – это доброкачественная опухоль, которая произрастает из мышечного слоя матки (миометрия) и является одним из самых распространенных гинекологических заболеваний. Патологический очаг представляет собой узел хаотически сплетенных гладкомышечных волокон от нескольких миллиметров до нескольких сантиметров. Для лечения данной нозологическое единицы, как правило, используется хирургическое вмешательство, однако в настоящее время разработана схема консервативной терапии.
Препаратом выбора являются гормональные средства с предпочтительным местным типом взаимодействия, потому внутриматочная спираль Мирена – своеобразный золотой стандарт санации миомы матки.
Антиэстрогенный эффект реализуется в уменьшении размеров патологических узлов, предотвращении возможных осложнений и уменьшении объема хирургического вмешательства, дабы сохранить максимально физиологическое строение матки и сделать возможными будущие беременности.
Спираль Мирена при эндометриозе
– патологическое состояние, когда клетки внутреннего слоя матки разрастаются за пределами оного. Гистологические структуры имеют рецепторы к женским половым гормонам, что обуславливает те же изменения, что и в нормальном эндометрии, проявляющиеся ежемесячными кровотечениями, в ответ на которые развивается воспалительная реакция.
Гинекологическое заболевание присуще женщинам репродуктивного возраста и, помимо болезненных ощущений, может приводить к – частое осложнение при эндометриозе, потому так важно своевременно диагностировать и правильно подойти к лечению патологического состояния. Конечно, терапия эндометриоза может представлять хирургическое вмешательство с мини инвазивным доступом и небольшим количеством побочных эффектов, однако куда предпочтительней выбирать консервативные способы лечения.
Внутриматочная спираль Мирена – эффективное средство для ликвидации эндометриоза по нескольким причинам:
- доказанное практическими исследованиями действие лекарственного средства, проявляющееся торможением роста патологических очагов, уменьшением их размеров и постепенным рассасыванием;
- меньшее число побочных эффектов по сравнению с другими фармацевтическими препаратами;
- облегчение болевого синдрома, неотъемлемо сопутствующего проблеме эндометриоза;
- отсутствует необходимость ежедневного приема пероральных таблеток или инъекций;
- нормализация менструального цикла;
- отсутствует необходимость в контрацепции.
Внутриматочная спираль при гиперплазии эндометрия
Гиперплазия эндометрия – это патологическое состояние чрезвычайно похожее на эндометриоз, так как представляет собой избыточное разрастание и утолщение слизистой оболочки женских половых органов. Различие состоит в правильном анатомическом расположение гистологических структур, что лишь изменяет симптомы и возможные осложнения, но не избавляет от них.
Распознать нозологическую единицу позволяют обильные и продолжительные кровянистые выделения во время месячных или маточные геморрагии не связанные с циклом, отсутствующая овуляция и невозможность имплантации эмбриона в измененный эндометрий, что является проявлением повышенного уровня эстрогенов в организме. Этиологическое лечение данной проблемы, направленное на ликвидацию непосредственной причины, представляет собой гормональные средства с выраженным антиэстрагенным эффектом.
Большинство гинекологов предпочитают использовать внутриматочную систему Мирена из-за достоверности ее фармакологического действия, удобства повседневной эксплуатации, не требующее дополнительных медицинских знаний и относительной дешевизны по сравнению с другими терапевтическими средствами, ведь применение Мирена не предполагает повседневные траты на пероральные таблетки или инъекции.
Беременность после применения внутриматочной спирали Мирена
Так как противозачаточное средство оказывает преимущественно местные фармакологические эффекты, то полное восстановление всех физиологических показателей после удаления препарата наступает достаточно быстро. В течение года после эвакуации системы частота запланированных беременностей достигает 79,1-96,4 %. Гистологическое состояние эндометрия восстанавливается через 1-3 месяца, а менструальный цикл полностью перестраивается и нормализуется в течение 30 дней.
Аналоги
Существует несколько фармацевтических препаратов с совпадающим кодом АТХ и подобным составом активных действующих веществ: Джайдес , , Эвадир , однако по праву аналогом может называться лишь Джайдес, так как лекарственное средство представлено внутриматочной системой на основе левоноргестрела с меньшей дозировкой, а потому рассчитанной всего на три года постоянного использования.
С алкоголем
Фармацевтический препарат обладает выраженным местным терапевтическим действием и в малых количествах попадает в системный кровоток женского организма, потому не взаимодействует с компонентами спиртных напитков, однако рекомендуется дозированное их употребление, дабы не вызывать других побочных эффектов или неблагоприятных последствий.
При беременности и лактации
Использование внутриматочной спирали Мирена противопоказано при беременности или подозрении на нее, так как любой внутриматочный контрацептив повышает риск самопроизвольного аборта и преждевременных родов. Удаление или зондирование системы также может привести к незапланированной эвакуации плода из полости матки. Если осторожно удалить противозачаточное средство не представляется возможным, следует обсудить целесообразность медицинского аборта по показаниям.
В случае если женщина хочет сохранить беременность, то, прежде всего, следует полностью проинформировать пациентку о возможных рисках и неблагоприятных последствиях, как для ее организма, так и для ребенка. В дальнейшем следует тщательнейшим образом наблюдать за течением беременности и обязательно исключить эктопическую имплантацию достоверными методами диагностики.
Из-за местного применения гормонального контрацептива существует возможность вирилизующего действия на плод , однако в связи с высокой эффективностью фармацевтического препарата Мирена, клинический опыт по поводу исходов беременности при одновременном использовании внутриматочной спирали сильно ограничен. Об этом также следует проинформировать женщину, желающую сохранить беременность.
Грудное вскармливание не является противопоказанием для применения внутриматочной системы, хотя малые количества активной составляющей (около 0,1 % дозы) могут поступать в молоко при лактации. Маловероятно, что такие мизерные количества левоноргестрела оказывают какие-либо фармакологические эффекты на ребенка. Медицинская общественность в своем подавляющем большинстве согласна, что применение препарата через 6 недель после родов не оказывает неблагоприятных последствий на рост и развитие молодого организма.
Для цитирования:
Прилепская В.Н., Тагиева А.В. Гормональная внутриматочная
рилизинг – система «Мирена» // РМЖ. 2006. №1. С. 13
Внутриматочные средства контрацепции (ВМС) являются одним из наиболее эффективных и приемлемых обратимых методов предупреждения нежелательной беременности. Очередным этапом в разработке ВМС стало создание гормоновысвобождающих ВМС.
В 1976 году в США разработано первое гормонпродуцирующее гормональное внутриматочное средство «Прогестасерт» Т–образной формы, изготовленное из этиленвинилацетатного полимера, содержащего диоксид титана. В вертикальном стержне контрацептива расположен резервуар, содержащий 38 мг прогестерона с хлоридом бария, распыленным в силиконе. Скорость выделения прогестерона – 65 мкг в сутки. Основной недостаток «Прогестасерта» – короткая продолжительность контрацептивного и терапевтического действия (12–18 месяцев) из–за небольшого количества гормона в резервуаре. По этой причине, а также из–за повышенного риска развития внематочной беременности, «Прогестасерт» не получил широкого распространения. По мнению многих специалистов, наиболее эффективным и перспективным является левоноргестрел–выделяющая внутриматочная система Мирена, разработанная в 1975 году фирмой «Лейрас Фармасьютикалс» (дочернее предприятие компании Шеринг АГ) в Финляндии. В настоящее время она широко применяется в более, чем 100 странах мира.
Описание метода
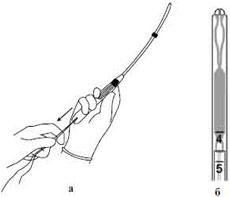
Мирена представляет собой пластиковое Т–образное внутриматочное средство, с резервуаром диаметром 2,8 мм, содержащим 52 мг левоноргестрела, который расположен вокруг вертикального стержня в виде муфты длиной 19 мм (рис. 1). Резервуар покрыт полидиметилсилоксановой мембраной, регулирующей и поддерживающей скорость выделения левоноргестрела до 20 мкг в сутки. Общая длина ВМС составляет – 32 мм.
Левоноргестрел (ЛНГ), выделяющийся из резервуара Мирены, попадает в полость матки, откуда через сеть капилляров в базальном слое эндометрия мигрирует в системный кровоток и органы–мишени, но доза его настолько мала, что вероятность системных побочных реакций минимальна. Рекомендуемый срок использования составляет 5 лет, после чего Мирена должна быть удалена и заменена новой.
Противопоказания
к применению Мирены
Как любой метод контрацепции Мирена наряду с явными преимуществами имеет ряд абсолютных противопоказаний к его применению.
Таковыми являются:
беременности или подозрение на нее;
подтвержденные или подозреваемые злокачественные новообразования органов малого таза;
острые или обострение хронических воспалительных заболеваний половых органов, в том числе инфекции, передающиеся половым путем (ИППП) в настоящем или за последние три месяца;
аномальные маточные кровотечения из половых путей невыясненной этиологии;
деформации полости матки (врожденные или приобретенные);
острый гепатит;
геморрагические проявления, тромбофлебит или тромбоэмболические нарушения, в том числе положительный тест на волчаночный антикоагулянт.
Механизм контрацептивного
действия Мирены
Высокий контрацептивный эффект Мирены достигается несколькими механизмами:
влиянием на цервикальную слизь;
специфическим влиянием на эндометрий;
влиянием на гипоталамо–гипофизарную систему: торможение секреции ЛГ в середине менструального цикла.
В настоящее время все еще дискутируется роль изменений цервикальной слизи в контрацептивном эффекте ЛНГ–ВМС. У женщин, применявших Мирену более 7 лет, обнаружено сохранение фертильной шеечной слизи в 69% овуляторных циклов. Предполагают, что воздействие левоноргестрела на цервикальную слизь не является основным контрацептивным механизмом ЛНГ–ВМС, хотя уменьшение ее количества и изменения структуры вполне могут затруднять прохождение сперматозоидов в полость матки.
Мирена оказывает многогранное действие. Основным является подавление роста эндометрия. При этом в нем наблюдается атрофия, строма становится отечной и подвергается децидуальной трансформации, слизистая оболочка истончается, а эпителий становится однослойным. На фоне высокой концентрации левоноргестрела в эндометрии происходит торможение пролиферативных процессов, снижение его чувствительности к эстрадиолу, в чем и заключаются антиэстрогенный и антимитотический эффекты Мирены. Полагают, что последние реализуются через прямое влияние высоких концентраций левоноргестрела на эстрогеновые рецепторы, расположенные в эндометрии. Одним из факторов, опосредующим митотический эффект эстрогенов на эндометрий, является инсулинподобный фактор роста. Доказано, что при использовании прогестерона атрофические процессы эндометрия выявлены в 69% случаев, а секреторные изменения наблюдались у 31% женщин. Левоноргестрел не подвергается такому быстрому превращению в эндометрии, как прогестерон, поэтому оказывает более выраженное местное действие. Так C.S. Nilsson et al. (1984) показали, что внутриматочное высвобождение левоноргестрела приводит к атрофическим процессам эндометрия независимо от наличия или отсутствия овуляции. Большинство исследователей считают описанные изменения эндометрия наиболее важным механизмом контрацептивного и лечебного действия данного средства.
При использовании Мирены изменения в гипоталамо–гипофизарной системе незначительны: слабо выраженное торможение секреции ЛГ в середине менструального цикла и нарушение процессов овуляции и регрессии желтого тела. Влияние левоноргестрела на функцию яичников зависит от уровней гормона в плазме крови, которые различны у каждой пациентки. Описывая функцию яичников на фоне применения ЛНГ–ВМС, одни авторы указывают на то, что после первого года использования Мирены 85% менструальных циклов остаются овуляторными. Но по другим данным, у 55% женщин в течение первого года контрацепции менструальные циклы были ановуляторными.
Из всего выше изложенного следует, что выделение левоноргестрела в полость матки приводит к невыраженным изменениям функции яичников, а аменорея, возникающая на фоне применения Мирены, в первую очередь обусловлена локальным влиянием левоноргестрела на эндометрий, а не торможением функции гипоталамо–гипофизарной системы и яичников.
Таким образом, диапазон механизма контрацептивного действия Мирены достаточно широк и осуществляется различными путями: за счет морфологических и биохимических изменений эндометрия, изменений физико–химических свойств цервикальной слизи, невыраженных изменений в гипоталамо–гипофизарной системе и функции яичников.
Преимущества метода:
надежный контрацептивный эффект, который сравним с хирургической стерилизацией;
низкие дозы гестагенов в кровотоке;
отсутствие эффекта первичного прохождения через желудочно–кишечный тракт и печень;
высокая безопасность;
обратимость контрацептивного действия (беременность может наступить уже в первом цикле после удаления Мирены; у 79–96% женщин беременность наступает в течение 1 года после удаления системы, что соответствует уровню фертильности в популяции);
отсутствие связи с половым актом и необходимости ежедневного самоконтроля за использованием;
способствует уменьшению объема и длительности менструальной кровопотери (у 82–96% пациенток);
лечебный эффект применения при идиопатической меноррагии, при дисфункциональных маточных кровотечениях, миоме матки небольших размеров, аденомиозе, гиперплазии эндометрия, дисменорее, предменструальном синдроме.
Возможность применения в качестве гестагенного компонента заместительной гормонотерапии.
низкая частота воспалительных процессов и внематочной беременности;
Недостатки:
нарушения менструального цикла в виде ациклических скудных кровянистых выделений и нерегулярный менструальный цикл в первые 1–3 месяца после введения Мирены;
возможность развития аменореи, причиной которой служит локальное влияние левоноргестрела на эндометрий, а не торможением функции системы гипоталамо–гипофизарно – яичниковой системы. Вместе с тем для женщин с обильными менструациями и железодефицитной анемией развитие этого состояния может быть преимуществом.
Возможные побочные
реакции и осложнения
Наиболее вероятны такие осложнения как нарушение менструального цикла и ациклические скудные кровянистые выделения, а также тошнота, головная боль, нагрубание молочных желез, акне, которые исчезают без дополнительного лечения и не считаются показаниями для удаления контрацептива.
Самый распространенный побочный эффект Мирены впервые три месяца – ациклические скудные кровянистые выделения и нерегулярный менструальный цикл. При сравнении характера менструальных циклов у женщин с ЛНГ–ВМС и с «Nova–T» обнаружено, что в первые два месяца продолжительность менструального кровотечения и ациклических скудных кровянистых выделений значительно выше на фоне применения Мирены, но уже к третьему и четвертому месяцу эти различия исчезали, а через пять месяцев количество дней менструальных и ациклических кровотечений в группе с Миреной резко снизилось по сравнению с группой использовавших «Nova–T». По данным F. Sturridge et al. (1997), более чем у 10% женщин через пять месяцев после введения Мирены наступает аменорея, обусловленная атрофией эндометрия вследствие местного воздействия левоноргестрела, но не нарушения функции яичников. Примечательно, что многие авторы считают не приемлемым использование термина «аменорея» для обозначения отсутствия менструаций на фоне использования ЛНГ–ВМС в виду того, что аменорея в данном случае является симптомом, а не заболеванием, и может расцениваться как терапевтический эффект данного метода контрацепции. C.S. Nilsson et al. (1984) выявили значительное уменьшение объема менструальной кровопотери на фоне применения Мирены по сравнению с характером менструации до введения ВМС или в сравнении с менструациями на фоне медьсодержащих средств. По итогам ретроспективного исследования объем менструальной кровопотери уменьшался на 62–75% в течение первых трех месяцев у всех женщин (у пациенток с меноррагией – на 86%) и на 96% – через год применения ЛНГ–ВМС. Механизм снижения объема менструальной крови на фоне ЛНГ–ВМС объясняют уменьшением степени повреждения и васкуляризации эндометрия, снижением уровня простагландинов и факторов фибринолитической активности, торможением пролиферативных процессов в эндометрии и развитием в последующем его атрофии.
Иногда у пациенток возникают симптомы депрессии в течение первых месяцев после введения Мирены, что специалисты объясняют низкой концентрацией эстрадиола в плазме крови.
Головная боль на фоне применения ЛНГ–ВМС наблюдается у 5–10% женщин. Как правило, она исчезает через 2–3 месяца и не требует специального лечения. Иногда наблюдается нагрубание молочных желез преимущественно у пациенток с высокой концентрацией эстрадиола в плазме крови или при наличии неовулированного фолликула. На фоне применения Мирены могут возникать функциональные кисты яичников, однако, обычно они подвергались обратному развитию без лечения и не являются показанием для удаления ВМС.
Частота возникновения воспалительных заболеваний органов малого таза при использовании ЛНГ–ВМС невелика. Общий показатель составил 0,5 по сравнению с 2,0 при использовании TCu200Ag , что позволило авторам сделать вывод о защитном действии ЛНГ–ВМС против воспалительных заболеваний половых органов. Поэтому для профилактики этого осложнения необходимо предварительное обследование на инфекции, передающиеся половым путем, особенно женщин моложе 25 лет и тех, кто недавно сменил партнера.
Выраженность побочных эффектов ослабляется с увеличением продолжительности использования ЛНГ–ВМС.
По данным Прилепской В.Н. и соавт. (2000 г.) наиболее часто встречающимися побочными реакциями при применении Мирены являются: ациклические межменструальные кровянистые выделения (50,8%), нагрубание молочных желез (15,4%) и акне (15,4%), которые появляются в первые 2–3 месяца контрацепции и в последующем исчезают без назначения какой–либо терапии причем у 38,5% женщин к концу первого года наблюдения, возникает аменорея.
Способ применения Мирены
Техника введения Мирены несколько отличается от таковой при введении обычных ВМК, в связи с большим диаметром устройства из–за наличия резервуара с гормональным препаратом. Поэтому иногда при введении требуется расширение цервикального канала и местная анестезия. Мирену можно вводить в любое время менструального цикла (при условии, что беременность исключена) после искусственного аборта, произведенного в I триместре (сразу после операции) при отсутствии инфицирования, После родов Мирену рекомендуют вводить не ранее чем через 6 недель. Перед введением Мирены необходимо провести общеклиническое обследование пациентки (общий осмотр, измерение АД) влагалищное исследование, УЗИ органов малого таза, расширенную кольпоскопию и бактериоскопию отделяемого из влагалища.
Наблюдение за пациентками, использующими Мирену:
через 1 месяц после введения Мирены необходимо провести первый контрольный осмотр, для того чтобы проверить наличие нитей и убедиться, что ВМС установлена правильно;
повторные осмотры следует проводить через 3 мес., в дальнейшем достаточно не реже 1 раза в 6 месяцев и затем ежегодно;
следует обучить пациентку осуществлять после каждой менструации самообследование – пальпаторно проверять положение нитей ВМС, чтобы не пропустить «экспульсию» Мирены. При их необнаружении необходимо выполнить трансвагинальное ультразвуковое обследование.
следует объяснить пациентке, что при повышении температуры, появлении болей внизу живота, патологических выделениях из половых путей, изменении характера или задержке менструации следует как можно быстрее обратиться к врачу.
при отсутствии менструального кровотечения в течение 6 недель после последней менструации, исключить возможность наступления беременности (необходимо определение b ХГ в крови и моче) и ультразвуковое исследование органов малого таза для исключения экспульсии Мирены.
Эффективность
Таким образом Мирена является одним из популярных и высокоэффективных методов контрацепции (Индекс Перля 0–0,3). Так, результаты трех международных и одного национального исследования, в которых участвовали 7323 женщины из 17 стран мира, показали, что Мирена обладает длительным контрацептивным эффектом: частота беременности – 0,2 на 100 женщин/лет при 0,9 для «Nova–Т» и 0,4 для Сu Т380. В исследовании, проведенном в Финляндии в течение пяти лет, индекс Перля составил 0,1 для Мирены и 1,6 для ВМС «Nova Т». По нашим данным при использовании этого метода контрацепции в течение одного года ни у одной из 65 женщин беременность не наступила. В целом специалисты считают, что эффективность Мирены сравнима с хирургической стерилизацией, но в отличие от нее это полностью обратимый метод контрацепции.
Восстановление фертильности
после отмены
На основании ряда многочисленных исследований можно сделать вывод, что после удаления Мирены фертильность женщины восстанавливается достаточно быстро: в течение года частота запланированных беременностей достигает 79,1–96,4%. Состояние эндометрия восстанавливается через 1–3 мес., после удаления ЛНГ–ВМС, менструальный цикл нормализуется в течение 30 дней, фертильность – в среднем через 12 мес.
Влияние на метаболические процессы (систему гемостаза, липидный спектр крови и углеводный обмен)
По данным крупномасштабных исследований с контрольными периодами пять лет Мирена не оказывает отрицательного влияния на показатели свертывающей системы крови. Использование Мирены не приводит гипер– или дислипидемии. Кроме того, результаты клинических исследований, продолжавшихся в течение 5 лет, свидетельствовали о том, что Мирена не оказывает отрицательного влияния на показатели артериального давления, массу тела.
Неконтрацептивные
лечебные эффекты
ЛНГ–рилизинг–система была разработана как метод контрацепции. Однако результаты некоторых клинических исследований показали, что эта система обладает целым рядом лечебных свойств, которые связаны в основном со специфическим влиянием ЛНГ на эндометрий, в результате чего уменьшается кровопотеря.
По данным К. Аndersson и G. Rybo (1990), менструальная кровопотеря уменьшается на 86% через 3 мес. после введения Мирены и на 97% – через 1 год.
Влияние ЛНГ–ВМС на эндометрий может быть использовано для лечения некоторых гинекологических заболеваний и в первую очередь дисфункциональных маточных кровотечений и меноррагии.
Известно, что уменьшение объема и длительности менструального кровотечения на фоне использования ЛНГ–ВМС приводит к увеличению уровня гемоглобина и ферритина.
По мнению ряда исследователей, Мирена может быть хорошей альтернативой хирургическому лечению в связи с выраженным влиянием на эндометрий и значительным уменьшением кровопотери, а также отсутствием побочных эффектов.
В публикациях, посвященных лечению меноррагии с помощью ЛНГ–ВМС, большое внимание уделяется возможности избежать оперативного вмешательства, которому подвергаются 60% женщин с кровотечениями. Несмотря на эффективность хирургического лечения, имеется опасность послеоперационных осложнений.
Положительный эффект использования Мирены при гиперплазии эндометрия был получен у 85,2% женщин уже после 2 мес. (полная регрессия гиперплазии). После удаления ЛНГ–ВМС не возникало рецидивов . Авторы этого исследования считают, что наиболее целесообразно применение ЛНГ–ВМС для местного лечения гиперплазии эндометрия женщинам репродуктивного возраста, нуждающимся в контрацепции, а также тем, кому противопоказана системная гормональная терапия и не показана гистерэктомия. Однако результаты этих работ должны быть подтверждены более длительными углубленными исследованиями.
Уменьшение симптомов дисменореи при использовании Мирены показано в работах J. Barrington и соавт. (1997) и J. Sivin и соавт. (1994). Положительный эффект отмечен у большинства пациенток. Хорошие результаты лечения дисменореи, связанной с аденомиозом, получили P. Vercellini и соавт. (1997). Механизм положительного действия ЛНГ–ВМС авторы объяснили прямым влиянием его на очаги аденомиоза: гипотрофия эктопического эндометрия.
Для лечения предменструального синдрома (ПМС) используются различные медикаментозные средства. J. Barrington и соавт. (1989) для лечения ПМС применили подкожную имплантацию эстрадиола в сочетании с ЛНГ–ВМС. Эстрадиол подавлял функцию яичников и купировал симптомы ПМС, а ЛНГ–ВМС предупреждала развитие гиперпластических процессов эндометрия.
Другие авторы применяли ЛНГ–ВМС для лечения меноррагии в сочетании с ПМС. У 56% женщин купированы симптомы ПМС.
По нашим данным клинические проявления предменструального синдрома (раздражительность, снижение трудоспособности, слабость, вздутие живота, отеки нижних конечностей и др.) исчезли у 21,5% женщин к 6–му месяцу контрацепции, у 36,9% – к 12 месяцу применения Мирены. Исчезновение или значительное ослабление болевых ощущений отмечено у 20,0% пациенток с первичной дисменореей к 6–му месяцу контрацепции и у 35,4% – к 12 месяцу контрацепции.
Анализ данных литературы свидетельствует о том, что ЛНГ–ВМС является эффективным методом предупреждения нежелательной беременности у женщин репродуктивного возраста и фертильных женщин с овуляторным менструальным циклом в пременопаузе. Возможно, применение ЛНГ–ВМС как микродозированного гормонального гестагенного компонента заместительной гормональной терапии совместно с эстрогенами. Критериями выбора показаний для применения ЛНГ–ВМС у женщин в пременопаузе в качестве гестагенного компонента заместительной гормональной терапии является наличие симптомов климактерического синдрома, ановуляция и олигоменорея. Наиболее целесообразно применение ЛНГ–ВМС у пациенток с гиперпластическими процессами эндометрия и молочных желез, а также при дисменореи, предменструальном синдроме, меноррагии, анемии.
Одной из перспектив для использования Мирены является ее применение для защиты эндометрия при проведении заместительной гормонотерапии эстрогенами. В этих случаях преимуществом этого средства является отсутствие менструальных реакций и системных побочных явлений.
Другой перспективной возможностью для применения Мирены является ее использование в комбинации с тамоксифеном при лечении рака молочной железы. В настоящее время тамоксифен довольно широко используется гинекологами и онкологами. Однако известно, что, являясь частичным агонистом эстрогенов, этот препарат может способствовать повышению риска возникновения гиперплазии эндометрия. В этой связи некоторые ученые полагают, что использование Мирены целесообразно у пациенток, получающих лечение по поводу рака молочной железы.
Таким образом, Мирена является одним из высокоэффективных методов контрацепции. Как и любое контрацептивное средство, она должна применяться в соответствии с показаниями и противопоказаниями, и как метод контрацепции – индивидуально и конкретно для каждой пациентки с учетом возраста, сопутствующих заболеваний, состояния репродуктивной системы и других особенностей женского организма.
Литература
1. Прилепская В.Н., Межевитинова Е.А., Тагиева А.В. Внутриматочная контрацепция: Руководство. М: МедПресс 2000; 325с.
2. Ревазова Ф.С. Клинико–морфолологические особенности внутриматочной контрацепции: Автореф. Едис. кан. мед. наук. – 2003. 26с.
3. Тагиева А.В. Эффективность и приемлемость левоноргестрел–содержащего внутриматочного средства «Мирена» у женщин репродуктивного возраста: Автореф. Едис.кан.мед.наук.– 2001. 26с.
4. Andersson K.,Rybo G. Levonorgestrel– releasing intrauterine device in the treatment of menorrhagia, Brit. J. Obstet. Gynecol. 1990, 97,690–694.
5. Andersson K., Odlind V., Rybo G., Levonorgestrel–releasing and copper– releasing (Nova T) IUDs during five years of use: a randomisod comparative trial. Contraception, 1994, 49,1, 56–72.
6. Antoniou G., Kalogirou D., Karakitsos P., et all, Transdermal estrogen with a levonorgestrel–releasing intrauterine device for climacteric complaints versus estradiol–releasing vaginal ring with a vaginal progesterone suppository: clinical and endometrial responses. Maturitas, 1997, 26, 2, 103–111.
7. Barbosa I., Bakos O., Olsson S. et al, Ovarian function during use of levonorgestrel–releasing IUD. Contraception, 1990, 42, 51–66.
8. Barrington J., Bowen–Simpkins P., The levonorgestrel intrauterine system in the management of menorrhagia. Brit. J.Obstet. Gynaecol. 1997, 104, 5, 614–616.
9. Barrington J.W., Leary A.O., Bowen– Sinpkins P. Management of refractory pre–menstrual syndrome using subcutaneous oestradiol implants and levonorgestrel intrauterine systems// J. Obstet. Gynecol. – 1997. – Vol. 17. – № 4. – P. 416–417.
10. Coleman M., Cowan L., Farquhar C., The levonorgestrel–releasing intrauterine device: a wider role than contraception. Aust. NZ Obstet. Gynaecol.1997, 37, 2, 195–201.
11. Critchley H., Wang H., Kelly R., et all, Progestin receptor isoforms and prostaglandin dehydrogenase in the endometrium of women using a levonorgestrel–releasing intrauterine system. Hum. Reprod. 1998, 13, 5, 1210–1710.
12. Crosignani P., Vercellini P., Mosconi P., at all, Levonorgestrel–releasing intrauterine device versus Hysteroscopic endometrial resection in the treatment of dysfunctional uterine bleeding. Obstet. Gynecol. 1997, 90, 257–263
13. Greendale G., Lee N., Arriola E. The menopause. Lancet, 1999, 353, 9152, 571– 580.
14. Gu Z., Zhu P., Luo H., at all, Morphometric study on the endometrial activity of women before and after one year with LNG–IUD in situ. Contraception, 1995, 52, 57–61.
15. Fedele L. et al. Use of the levonorgestrel–releasing intrauterine device in the treatment of rectovaginal endometriosis Fert. Steril. 2001, 75: 485–488.
16. Hurk P., O’Brien S., Non–contraceptive use of the levonorgestrel–releasing intrauterine system. Obstet. Gynaecol. 1999, 1, 1, 13–19.
17. Irvine G., Campbell–Brown M., Lumsden M., at all Randomised comparative trial of the levonorgestrel intrauterine system and norethisterone for treatment of idiopathic menorrhagia. Brit. J. Obstet. Gynaecol. 1998, 105, 6, 592–598.
18. Jarvela I., Tekay A., Jouppila P., The effect of a levonorgestrel–releasing intrauterine system on uterine artery bloodflow, hormone concentrations and ovarian cyst formation in fertile women. Hum. Reprod. 1998, 13, 12, 3379–3383.
19. Johansson E., Future aspects of the levonorgestrel–releasing intrauterine systetem. Gynecoly Forum, 1998, 3, 3, 311–32.
20. Klein N., Soules M., Endocrine changes of the perimenopause. Clin. Obstet. Gynecol., 1998, 41, 4, 912–920.
21. Kubba A., Contraception: a review. IJCP, 1998, 52, 2, 102–105.
22. Lahteenmaki P., Health benefits of a levonorgestrel–releasing IUD (abstract). 7th European Congress of Gynaecology and Obstetric, 1992, 28 June–1 July, Helsinki, Finland
23. Lahteenmaki P., Bardin C., Eloma K. at all, Selection and performance of the levonorgestrel–releasing intrauterine system. Obstet. Gynaecol. Scand. 1997, 164, 69–74
24. Mandelin E., Koistinen H., Koistinen R. at all, Levonorgestrel–releasing intrauterine device–wearing women express contraceptive glycodelin–A in endometrium during midcycle: another contraceptive mechanism. Hum. Reprod. 1997, 12, 12, 2671–2675.
25. Nilsson C.S., Lahteenmaki P.L.A., Luukkainen T. Ovarian function in amenorrheic and menstruating users of a levonorgestrel–releasing intrauterine device// Fert. Steril. –1984. –Vol. 41. –№ 1. –P. 52–55.
26. Ortiz M.E., Croxatto H. Mode of action of IUDs// intrauterine Pakarinen P., Lahteenmaki P., Rutanen E., The effect of intrauterine and oral levonorgestrel administration on serum contracentrations of sex hormone – binding globulin, insulin and insulin–like growth factor binding protein–1. Acta Obstet. Gynaecol. 1999, 78, 5, 423–428.
27. Pakarinen P., Toivonen J., Luukkainen T. Randomized comprasion of a levonorgestrel– and copper– releasing intrauterine system immediately after abortion, with 5 years follow up. Contraception, 2003, 68, 31–34.
28. Pekonen F., Nyman R., Lahteenmaki P., et al, Intrauterine progestin induces continuous insulin–like growth factor–binding protein–1 production in the human endometrium. J. Clin. Endocrinol. Metab., 1992, 75, 660–664.
29. Rutanen E., Endometrial response to intrauterine release of levonorgestrel. Gynaecology Forum, 1998, 3, 3, 11–13.
30. Rybo G., Tretment of menorrhagia using intrauterine administration of levonorgestrel. Gynecology Forum, 1998, 3, 3, 20–22.
31. Sivin I., Stern J. Health during prolonged use of levonorgestrel
20 micrograms/d and the Copper TCu 380Ag intrauterine contraceptive devices: a multicenter study. International Committee for Contraception Research (ICCR)// Fertil. Steril. –1994. –Vol.61. –P. 70–77.
32. Stewart A et. al. The effectiveness of the levonorgestrel–releasing intrauterine system in menorrhagia: a systematic review. BJOG: an International Journal of Obstetrics & Gynecology 2001, 108: 74–86.
33. Sturridge F., Guillebaund J., Gynaecological aspects of the levonorgestrel–releasing intrauterine system. Brit. J. Obstet. Gynaecol., 1997, 104, 3, 285–289.
34. Suhonen S., Alonen H., Lahteenmaki P., Sustained–release estradiol implants and levonorgestrel–releasing intrauterine device in hormone replacement therepy. Am. J. Obstet. Gynaecol. 1995, 172, 562–567.
35. Suhonen S., Holmstrom T., Allonen H et al, Intrauterine and subdermal progestin administration in postmenopausal hormone replacement therapy. Fertil. Steril. 1995, 63, 336–342.
36. Suvisaari I., Lahteenmaki P., Detailed analysis of menstrual bleeding patterns after postmenstrual and postabortal insertion of a copper IUD or a levonorgestrel–releasing intrauterine system. Contraception, 1996, 54, 4.
37. Toivonen J., Luukkainen T. et al. Postabortal insertion of a levonorgestrel releasing IUD (Abstract)// Gynecol. Endocrinol. –1995. –FC 23.
38. Toivonen J., Luukkainen T., Allonen H. Protective effect of intrauterine release of levonorgestrel on pelvic infection: three years’ comparative experience of levonorgestrel– and copper–releasing intrauterine devices// Obstet. Gynecol. –1991. –Vol. 77. –№ 2. –P. 261–264.
39. Vercellini P et al. A levonorgestrel–releasing intrauterine system for the treatment of dysmenorrhea associated with endometriosis: a pilot study. Fertil. Steril. 1999, 72, 505–508.
Современная медицина предлагает женщине воспользоваться самыми разнообразными для предотвращения наступления нежелательной беременности. Среди имеющихся вариантов стоит выделить внутриматочную гормональную спираль Мирена, которая может применяться не только в качестве противозачаточного средства, но и в рамках проведения терапии при некоторых гинекологических заболеваниях.
Внутриматочная спираль Мирена представляет собой Т-образную рамку, из которой в кровь женщины ежедневно поступает некоторое количество гормона левоноргестрела . Именно этот гормон является основным компонентом любого противозачаточного средства нового поколения. Рассматриваемое средство внутриматочной контрацепции оказывает местное воздействие, устанавливается на 5 лет и затем заменяется на новое (при необходимости и желании женщины).
Как действует Мирена и ее эффективность
Общий принцип «работы» внутриматочной спирали Мирена такой же, как и у гормональных имплантов и противозачаточных инъекций – они призваны блокировать (выход яйцеклетки из яичника) и задерживать развитие слизистой оболочки матки, что автоматически делает практически невозможной имплантацию плодного яйца.
Рассматриваемое противозачаточное средство считается достаточно эффективным, обладающее длительным периодом действия. По статистике только 2 из 1 000 женщин, которым была установлена внутриматочная спираль Мирена, стали беременными в первый год ее использования.

Несмотря на такую большую эффективность и возможность длительно пользоваться Миреной, способность к зачатию у женщины восстанавливается сразу после извлечения внутриматочной спирали. Крайне редко возможность к зачатию восстанавливается через 3-6 месяцев после удаления рассматриваемого противозачаточного средства.
Обратите внимание: внутриматочная спираль Мирена, как и любое другое гормональное противозачаточное средство, не способна защитить женщину от .
Возможные побочные эффекты
Как правило, побочные действия проявляются в первые 1-3 месяца после установки рассматриваемого противозачаточного средства, но они быстро исчезают и не требуют какого-либо специфического лечения. Женщина после установки внутриматочной спирали Мирена, может отметить следующие побочные эффекты:
- регулярные
- значительное повышение чувствительности молочных желез;
- , не связанная с приемом пищи;
- малая продолжительность менструального цикла, в некоторых случаях ежемесячные кровотечения могут и вовсе прекратиться;
- периодические
- нарушения психоэмоционального фона – например, резкая смена настроения;
- увеличение массы тела;
Все перечисленные побочные эффекты исчезают сами по себе, а что касается продолжительности менструального цикла, то он восстановится после удаления внутриматочной спирали Мирена.
Так как рассматриваемое средство относится к противозачаточным, то его лечебные свойства можно также отнести к побочным эффектам, но они будут исключительно полезными для здоровья. Например, спираль Мирена признана врачами, как отличное профилактическое средство заболеваний малого таза воспалительного характера, железодефицитной анемии, . Кроме этого, данная внутриматочная спираль значительно облегчает состояние женщины при болезненных менструациях и уменьшает размеры миоматозных узлов.
Противопоказания к установке Мирены
- врожденные и/или приобретенные аномалии строения матки;
- новообразования матки или злокачественного характера;
- повышенная чувствительность или индивидуальная непереносимость гормона или материала, из которого изготовлена спираль Мирена;
- уже имеющаяся беременность или подозрение на нее;
- заболевания органов малого таза воспалительного характера;
- проведенный в течение трех последних месяцев септический аборт;
- прогрессирующую инфекцию мочеполовой системы;
- нижних конечностей в анамнезе;
- рак молочных желез и его лечение в анамнезе;
- , развившийся после родов;
- воспаление цервикального канала шейки матки (цервицит);
- заболевания печени, протекающие в острой форме;
- опухоли доброкачественного и/или злокачественного характера.
Введение и удаление внутриматочной спирали Мирена
Только гинеколог может определить целесообразность использования рассматриваемого противозачаточного средства для конкретной женщины. И вводить/устанавливать спираль Мирена тоже должен только врач, причем, есть некоторые условия для проведения подобной манипуляции:

Обратите внимание: если непосредственно во время установки рассматриваемого противозачаточного средства женщина жалуется на очень сильную боль, либо началось кровотечение, то гинеколог должен провести ультразвуковое и физикальное исследование для исключения перфорации матки (механическое повреждение).
Процесс удаления внутриматочной спирали Мирена
Если менструальный цикл у женщины регулярный, то извлекать Мирену можно в любой день менструации по истечению ее срока действия . Если женщина нуждается в дальнейшей контрацепции, то врач в этот же день может установить новую спираль.
Если спираль извлекают не во время менструации, то за неделю до данной манипуляции женщина должна пользоваться дополнительными средствами контрацепции . Это же правило действует в том случае, если у пациентки диагностирована аменорея.
После извлечения внутриматочного противозачаточного средства врач должен убедиться в том, что спираль целая. Нередко во время рассматриваемой процедуры случается соскальзывание гормонально-эластомерной сердцевины на горизонтальные «плечи» Т-образного корпуса. После того, как целостность спирали подтверждена, никаких дополнительных обследований и вмешательств не требуется.
Обратите внимание: установка новой спирали возможна сразу после удаления старой потому, что была доказана полная безопасность применения двух и более внутриматочных систем подряд. Никаких изменений в здоровье женщины не отмечается.
Внутриматочная спираль Мирена при беременности и в период кормления грудью
 Никакие гормональные средства, в том числе и рассматриваемое, во время беременности применять нельзя. Если же беременность наступила во время применения Мирены, то ее обязательно нужно извлечь, так как для женщины значительно повышается риск самопроизвольного аборта или преждевременных родов.
Никакие гормональные средства, в том числе и рассматриваемое, во время беременности применять нельзя. Если же беременность наступила во время применения Мирены, то ее обязательно нужно извлечь, так как для женщины значительно повышается риск самопроизвольного аборта или преждевременных родов.
Удалять рассматриваемое противозачаточное средство при беременности нужно крайне осторожно, но если сделать это не возможно, то врач будет ставить вопрос об искусственном прерывании беременности. Женщина может отказаться от аборта, но в таком случае ее должны проинформировать о рисках и возможных последствиях преждевременных родов для ребенка. Сама пациентка должна будет внимательно следить за собственным самочувствием и при появлении коликоподобных болей в животе, лихорадки срочно обратиться за квалифицированной медицинской помощью.
Что касается применения Мирены женщиной, которая кормит ребенка грудью, то врачи однозначны во мнении – если спираль устанавливается через 6 недель после родов, то никакого влияния на рост и развитие ребенка оказываться не будет . Попадающий в кровь кормящей матери гормон не влияет на качество и количество грудного молока.
Возможные осложнения при использовании Мирены
Вообще, использование рассматриваемого внутриматочного противозачаточного средства крайне редко приводит к осложнениям, а если какие-либо необычные симптомы и появились, то женщина должна немедленно обратиться за квалифицированной медицинской помощью. Тем не менее, проблемы возникнуть могут.
Экспульсия – выпадение внутриматочной спирали
Внутриматочная спираль может частично или полностью выпасть из полости матки, причем, наиболее высокий риск подобного явления имеется у нерожавших женщин в первые несколько месяцев после установки средства. Крайне редко отторжение системы возможно и на более позднем сроке применения.
Обратите внимание: заметить выпадение спирали Мирена можно при тщательном осмотре гигиенических прокладок и тампонов во время менструации. Если выпадение замечено, то нужно начать пользоваться презервативом во время половых актов и обратиться за помощью к гинекологу.
Механическое повреждение стенок матки – перфорация
Крайне редко может произойти повреждение стенки матки при введении внутриматочной спирали, но этот факт выявляется врачом сразу и тут же выявляется. Если же перфорация не была замечена гинекологом, то спираль может попасть в другие части таза и повредить внутренние органы – понадобится проводить хирургическое вмешательство.
Инфекции
Применение внутриматочных противозачаточных средств сопровождается некоторым риском инфекции органов таза, но риск их развития значительно снижается через 20 дней после введения Мирены в полость матки. Инфекция может быть спровоцирована болезнетворными бактериями, которые попадают в полость матки как раз во время установки спирали. Если же инфицирование выявляется по истечению 20 дней после установки Мирены, то скорее всего заражение произошло во время полового акта с больным партнером.
Внутриматочная спираль Мирена считается эффективным методом предотвращения нежелательной беременности. А ее положительные свойства и минимальная возможность развития осложнений делают данное средство еще и крайне востребованным у клиенток гинекологических клиник.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
Данная брошюра содержит раздел по внутриматочным гормональным рилизинг-системам из книги «Внутриматочная контрацепция» В.Н. Прилепской, А.В. Тагиевой, Е.А. Межеветиновой (М.: ГЭОТАР-Медиа, 2010)
Москва
ИЗДАТЕЛЬСКАЯ ГРУППА
«ГЭОТАР- Медиа» 2010
Внутриматочные гормональные рилизинг-системы - наиболее эффективные и перспективные контрацептивы
Главным этапом в разработке ВМС стало создание гормонвысвобождающих внутриматочных систем (III поколение ВМК).
В 1976 г. в США разработано первое гормонпродуцирующее гормональное ВМС «Прогестасерт» Т-образной формы, изготовленное из этиленвинилацетатного полимера, содержащего диоксид титана. В вертикальном стержне контрацептива расположен резервуар, содержащий 38 мг прогестерона с хлоридом бария, распыленным в силиконе. Скорость выделения прогестерона - 65 мкг/сут. Основной недостаток «Прогестасерта» - короткая продолжительность контрацептивного и терапевтического действия (12– 18 мес) из-за небольшого количества гормона в резервуаре. По этой причине, а также из-за повышенного риска развития внематочной беременности «Прогестасерт» не получил широкого распространения.
По данным многочисленных исследователей, наиболее эффективным и перспективным ВМС является ЛНГ-ВМС, которое было разработано компанией «Лейрас Фармасью-тикалс» в Финляндии в 1975 г., коммерческое название препарата - «Левонова». В настоящее время он широко распространен во многих странах, а в Великобритании, Сингапуре и других странах мира, в том числе и в России, зарегистрирован под названием «Мирена».
ЛНГ был выбран как компонент внутриматочной системы, так как он является одним из наиболее сильнодействующих прогестинов, обладает выраженным сродством к рецепторам прогестерона, проявляет 100% биологическую активность. ЛНГ - синтетический гестаген из группы 19-норстероидов, является самым активным из известных гестагенов, обладает сильными антиэстрогенным и антигонадотропным эффектами и слабыми андрогенными свойствами.
ЛНГ метаболизируется в эндометрии не так быстро, как прогестерон, и оказывает выраженное влияние на эндометрий. ЛНГ, поступающий из резервуара «Мирены», попадает в полость матки, затем через сеть капилляров в базальном слое эндометрия мигрирует в системный кровоток и органы-мишени, но выделяемая доза его настолько мала, что возможность появления системных побочных реакций минимальна. Спустя 15 мин после введения «Мирены» ЛНГ можно определить в плазме крови, где он главным образом реагирует с белком, связывающим половые стероиды сродство которого к ЛНГ выше, чем к эндогенным стероидам.
ЛНГ внутриматочная гормональная рилизинг-система «Мирена» представляет собой пластиковое Т-образное ВМС с резервуаром диаметром 2,8 мм, содержащим 52 мг ЛНГ, который расположен вокруг вертикального стержня в виде муфты длиной 19 мм. Резервуар покрыт полидиметилсилоксановой мембраной, регулирующей и поддерживающей скорость выделения ЛНГ до 20 мкг/сут. Общая длина ВМС составляет 32 мм.
Техника введения «Мирены» несколько отличается от таковой при введении обычных ВМС в связи с большим диаметром устройства из-за наличия резервуара с гормональным препаратом. Поэтому иногда требуются расширение цервикального канала и местная анестезия.
Механизм контрацептивного действия «Мирены»
Высокий контрацептивный эффект «Мирены» достигается несколькими механизмами:
- изменением структуры эндометрия;
- нарушением функции сперматозоидов;
- изменением вязкости и химических свойств цервикальной слизи;
- нарушением перистальтики маточных труб;
- снижением гипоталамо-гипофизарной функции (слабовыраженное торможение секреции ЛГ, изменения процесса овуляции и функции желтого тела).
«Мирена» оказывает многогранное действие на эндометрий:
- торможение пролиферативных процессов;
- подавление митотической активности клеток эндометрия и миометрия;
- децидуоподобная реакция стромы;
- утолщение и фиброз стенок сосудов;
- тромбоз капилляров;
- снижение васкуляризации и количества сосудов;
- развитие атрофических процессов и аменореи.
Железы эндометрия уменьшаются в размерах, атрофируются, строма становится отечной, развивается децидуальная реакция, стенки сосудов утолщаются и фиброзируются, происходит тромбоз капилляров. Иногда возникают воспалительная реакция, инфильтрация лейкоцитами, некроз стромы эндометрия. Н. Critchley et al. (1998) провели морфологическое исследование эндометрия у 14 здоровых женщин до и через 12 мес после введения ЛНГ-ВМС. Авторы изучили концентрацию и локализацию стероидных рецепторов в эндометрии. До введения ЛНГ-ВМС биопсия эндометрия выявила нормальную морфологическую картину, которая соответствовала пролиферативной и секреторной фазам цикла. Через 12 мес после введения ЛНГ-ВМС обнаружена атрофия желез эндометрия, псевдодецидуолизация стромы, значительное уменьшение концентрации эстрогеновых рецепторов и прогестероновых рецепторов, в результате чего, по их мнению, нарушаются морфология и функция эндометрия.
На фоне высокой концентрации ЛНГ в эндометрии происходит торможение пролиферативных процессов, подавление митотической активности клеток эндометрия и миометрия, снижение его чувствительности к эстрадиолу, в чем и заключаются антиэстрогенный и антимитотический эффекты «Мирены». Полагают, что последние реализуются через прямое влияние высоких концентраций ЛНГ на эстрогеновые рецепторы, расположенные в эндометрии. P. Zhu et al. (1999) провели биопсию эндометрия до и через 12 мес после введения ЛНГ-ВМС в позднюю фазу пролиферации (на 10–12-й день цикла) для определения концентрации эстрогеновых и прогестероновых рецепторов. Концентрация их оказалась значительно ниже через 12 мес после введения ЛНГ-ВМС, чем авторы и объясняют контрацептивный эффект и наступление аменореи. Одним из факторов, опосредующим митотический эффект эстрогенов на эндометрий, является инсулиноподобный фактор роста-1. В экспериментальном исследовании F. Pekonen et al. (1992) показано, что на фоне применения «Мирены» в эндометрии повышается продукция протеина, связывающего инсулиноподобный фактор роста-1, что также способствует подавлению стимулирующего влияния эстрогенов на митотическую активность эндометрия.
Левоноргестрел не подвергается такому быстрому превращению в эндометрии, как прогестерон, поэтому оказывает более выраженное местное действие.
В настоящее время все еще обсуждается роль изменений цервикальной слизи в контрацептивном эффекте «Мирены». Так, некоторые исследователи отмечают, что на фоне применения «Мирены» снижается продукция слизи в цервикальном канале. M.E. Ortiz et al. (1987) отметили увеличение вязкости шеечной слизи за счет повышения ее плотности, что затрудняет прохождение в полость матки не только сперматозоидов, но и патогенных микроорганизмов. У женщин, которые использовали «Мирену» более 7 лет, обнаружено сохранение фертильной шеечной слизи в 69% овуляторных циклов.
В литературе имеются сведения о том, что левоноргестрел и его производные могут оказывать и прямое воздействие на сперматозоиды путем подавления их функциональной активности. Значительное подавление функции эндометрия также может способствовать нарушению миграции сперматозоидов в маточные трубы.
Для того чтобы решить вопрос, отмечается ли торможение процессов овуляции при применении ЛНГ-ВМС «Мирена» или нет, было проведено большое количество исследований. Многие исследователи едины во мнении, что на фоне «Мирены» овуляторная функция яичников не подавляется. По мнению M. Coleman (1997), на протяжении первого года до 78,5% менструальных циклов бывают овуляторными, и лишь в небольшом проценте случаев отмечается торможение процессов овуляции с последующим развитием неполноценной лютеиновой фазы.
Аменорея, наступающая в результате использования ЛНГ-ВМС, обусловлена не подавлением функции яичников, а реакцией эндометрия на локальное действие ЛНГ. При применении «Мирены» изменения в гипоталамо-гипофизарной системе незначительны: слабовыраженное торможение секреции лютеинизирующего гормона в середине менструального цикла и нарушение процессов овуляции и регрессии желтого тела.
I. Barbosa et al. (1990) приводят данные о снижении пиковой концентрации лютеинизирующего гормона через четыре года использования «Мирены» как у женщин с нормальной овуляцией, так и у пациенток с недостаточностью лютеиновой фазы цикла. Влияние ЛНГ на функцию яичников зависит от уровней гормона в плазме крови, которые различны у каждой пациентки. Описывая функцию яичников на фоне применения ЛНГ-ВМС, одни авторы указывают, что после первого года использования «Мирены» 85% менструальных циклов остаются овуляторными. По другим данным, в течение первого года применения «Мирены» подавление овуляции отмечено у 55% женщин, а через 6 лет - у 14%. Ановуляторные циклы коррелируют с высокой концентрацией ЛНГ в плазме крови.
По данным I. Barbosa et al. (1990), циклическая функция яичников сохраняется при использовании ЛНГ-ВМС вне зависимости от наличия или отсутствия менструальных кровотечений. Аменорея обусловлена локальным воздействием ЛНГ на эндометрий. Главную роль в предупреждении беременности играет не подавление овуляции, а изменение морфологии и функции эндометрия.
В связи с изменениями, происходящими в эндометрии под воздействием ЛНГ-ВМС, уменьшаются количество и длительность менструального кровотечения, так как эндометрий не отвечает на пролиферативное воздействие эстрадиола. У женщин с нормальной менструальной кровопотерей число дней кровотечения уменьшается и через 1 год оно может составить 1 день. При меноррагии уже через 3 мес объем кровопотери уменьшается на 86%, через 1 год - на 97%. Из всего вышеизложенного следует, что выделение ЛНГ в полость матки приводит к невыраженным изменениям функции яичников, а аменорея, которая развивается у 20% женщин в течение первого года применения «Мирены», в первую очередь обусловлена локальным воздействием ЛНГ на эндометрий, а не торможением функции гипоталамо-гипофизарной системы и яичников.
Andersson et al. (1994) отметили, что ЛНГ-ВМС в значительной большей мере предохраняет от внематочной беременности по сравнению с другими внутриматочными средствами. По результатам европейского многоцентрового исследования, частота внематочной беременности на 100 женщин-лет составила 0,2 для «Мирены» (5615 женщин-лет) и 2,5 для Nova-T (2776 женщин-лет).
Преимущества метода:
- надежный контрацептивный эффект, который сравним с хирургической стерилизацией;
- низкие дозы гестагенов в кровотоке;
- отсутствие эффекта первичного прохождения через желудочно-кишечный тракт и печень;
- высокая безопасность;
- обратимость контрацептивного действия (фертильность восстанавливается через 6–24 мес после окончания действия средства);
- отсутствие связи с половым актом и необходимости ежедневного самоконтроля за использованием;
- уменьшение объема и длительности менструальной кровопотери (у 82–96% пациенток);
- лечебный эффект применения при идиопатической меноррагии, ДМК, миоме матки небольших размеров, аденомиозе, гиперплазии эндометрия, дисменорее, ПМС;
- возможность применения в качестве гестагенного компонента заместительной гормонотерапии;
- низкая частота воспалительных процессов и внематочной беременности.
Недостатки:
- нарушения менструального цикла в виде ациклических скудных кровянистых выделений и нерегулярный менструальный цикл;
- возможность развития аменореи, причиной которой является локальное влияние ЛНГ на эндометрий, а не торможение функции гипоталамо-гипофизарно-яичниковой системы. Вместе с тем для женщин с обильными менструациями и железодефицитной анемией развитие этого состояния может быть преимуществом.
Возможные побочные реакции и осложнения
Наиболее частыми осложнениями являются нарушение менструального цикла и ациклические скудные кровянистые выделения, а также тошнота, головная боль, нагрубание молочных желез, акне, которые исчезают без дополнительного лечения и не считаются показаниями для удаления контрацептива.
Самый распространенный побочный эффект «Мирены» в первые три месяца - ациклические скудные кровянистые выделения и нерегулярный менструальный цикл. При сравнении характера менструальных циклов у женщин с ЛНГ-ВМС и Nova-T обнаружено, что в первые два месяца продолжительность менструального кровотечения и ациклических скудных кровянистых выделений значительно выше на фоне применения «Мирены», но уже к третьему и четвертому месяцу эти различия исчезали, а через пять месяцев количество дней менструальных и ациклических кровотечений в группе с «Миреной» резко снизилось по сравнению с группой использовавших Nova-T.
По данным F. Sturridge et al. (1997), более чем у 10% женщин через пять месяцев после введения «Мирены» наступает аменорея, обусловленная атрофией эндометрия вследствие местного воздействия ЛНГ, но не нарушения функции яичников. Примечательно, что многие авторы считают неприемлемым использование термина «аменорея» для обозначения отсутствия менструаций на фоне использования ЛНГ-ВМС ввиду того, что аменорея в данном случае является симптомом, а не заболеванием, и может расцениваться как лечебный эффект данного метода контрацепции.
C.S. Nilsson et al. (1984) выявили значительное уменьшение объема менструальной кровопотери на фоне применения «Мирены» по сравнению с характером менструации до введения ВМС или в сравнении с менструациями на фоне медьсодержащих средств. Средняя кровопотеря в течение трех циклов для «Мирены» составила в данном исследовании 72 мл, а для медьсодержащих - 112 мл. По итогам ретроспективного исследования, объем менструальной кровопотери уменьшался на 62–75% в течение первых трех месяцев у всех женщин (у пациенток с меноррагией - на 86%) и на 96% - через год применения ЛНГ-ВМС.
Иногда у пациенток возникают симптомы депрессии в течение первых месяцев после введения «Мирены», что специалисты объясняют низкой концентрацией эстрадиола в плазме крови.
Головная боль на фоне применения ЛНГ-ВМС наблюдается у 5–10% женщин. Как правило, она исчезает через 2–3 мес и не требует специального лечения. Иногда наблюдается нагрубание молочных желез преимущественно у пациенток с высокой концентрацией эстрадиола в плазме крови или при наличии неовулированного фолликула.
На фоне применения «Мирены» могут возникать функциональные кисты яичников, однако обычно они подвергались обратному развитию без лечения и не являются показанием для удаления ВМС.
Частота возникновения ВЗОМТ при использовании ЛНГ-ВМС невелика. Общий показатель составил 0,5 по сравнению с 2,0 при использовании T Cu-200 Ag (Toivonen J., 1991), что позволило авторам сделать вывод о защитном действии ЛНГ-ВМС против воспалительных заболеваний половых органов. Полагают, что достоверное снижение ВЗОМТ на фоне «Мирены» позволяет расширить показания к ее применению. Поэтому для профилактики этого осложнения необходимо предварительное обследование на инфекции, передающиеся половым путем, особенно у женщин моложе 25 лет и тех, кто недавно сменил партнера.
Выраженность побочных эффектов ослабляется с увеличением продолжительности использования ЛНГ-ВМС.
По данным В.Н. Прилепской и соавт. (2000), наиболее часто встречающимися побочными реакциями при применении «Мирены» являются: ациклические межменструальные кровянистые выделения (50,8%), нагрубание молочных желез (15,4%) и акне (15,4%), которые появляются в первые 2–3 мес контрацепции и в последующем исчезают без назначения какой-либо терапии. У 38,5% женщин к концу первого года наблюдения возникает аменорея.
Эффективность и восстановление фертильности после отмены
По данным многочисленных исследований, высокая контрацептивная эффективность ЛНГ-ВМС (индекс Перля 0–0,3) сравнима с хирургической стерилизацией, но в отличие от нее контрацептивный метод полностью обратим.
Важным критерием достоинства любого контрацептивного средства является сохранение впоследствии репродуктивной функции.
Контрацептивное действие ЛНГ-ВМС полностью обратимо. На основании ряда многочисленных исследований можно сделать вывод, что после удаления «Мирены» фертильность женщины восстанавливается достаточно быстро: в течение года частота запланированных беременностей достигает 79,1–96,4%. Состояние эндометрия восстанавливается через 1–3 мес после удаления ЛНГ-ВМС, менструальный цикл нормализуется в течение 30 дней, фертильность - в среднем через 12 мес.
Результаты других исследований также подтверждают быстрый процесс нормализации менструальной и репродуктивной функции. По данным В.Н. Прилепской и соавт. (2000), при использовании этого метода контрацепции в течение одного года ни у одной из 65 женщин беременность не наступила.
В табл. 10 представлено использование ЛНГ-ВМС «Мирена» после искусственного прерывания беременности по данным многоцентрового сравнительного исследования за 5 лет.
Таблица 10. Использование внутриматочных средств после аборта, % (многоцентровое сравнительное 5-летнее исследование 438 женщин после элективного прерывания беременности, Pakarinen et al., 2003)
Способ применения «Мирены»
Техника введения «Мирены» несколько отличается от таковой при введении обычных ВМС в связи с большим диаметром устройства из-за наличия резервуара с гормональным препаратом. Поэтому иногда при введении требуются расширение цервикального канала и местная анестезия. ЛНГ-ВМС «Мирена» можно вводить в любое время цикла (при условии, что беременность исключена), сразу после аборта в I триместре и при отсутствии инфекции, после родов - не ранее чем через 4 нед (Прилепская В.Н., Тагиева А.В., 1998). «Мирена» не оказывает влияния на качество и количество грудного молока и рост и развитие ребенка и может использоваться через 4 нед после родов как кормящими, так и некормящими (Heikkilä et al., 1982).
ЛНГ-ВМС обязательно устанавливают в фундальной позиции, тогда обеспечивается максимальный эффект и уменьшается вероятность удаления средства из-за кровотечений (Luukkainen T., 1993).
Перед введением «Мирены» необходимо провести общеклиническое обследование пациентки (общий осмотр, измерение АД), влагалищное исследование, УЗИ органов малого таза, расширенную кольпоскопию и бактериоскопическое исследование отделяемого из влагалища.
Наблюдение за пациентками, использующими «Мирену»
Через 1 мес после введения «Мирены» необходимо провести первый контрольный осмотр, для того чтобы проверить наличие нитей и убедиться, что ВМС установлено правильно.
Повторные осмотры следует проводить через 3 мес, в дальнейшем достаточно не реже 1 раза в 6 мес и затем ежегодно.
Следует обучить пациентку осуществлять после каждой менструации самообследование: пальпаторно проверять положение нитей ВМС, чтобы не пропустить экспульсию «Мирены». Если нити не обнаружены, необходимо провести трансвагинальное УЗИ.
Следует объяснить пациентке, что при повышении температуры тела, появлении болей внизу живота, патологических выделениях из половых путей, изменении характера или задержке менструации следует как можно быстрее обратиться к врачу.
При отсутствии менструального кровотечения в течение 6 нед после последней менструации необходимо исключить беременность (определить β-субъединицы хорионического гонадотропина в крови и моче) и экспульсию «Мирены» (УЗИ органов малого таза).
Влияние на метаболические процессы
По данным крупномасштабных исследований с пятилетними контрольными периодами, «Мирена» не оказывает отрицательного влияния на показатели свертывающей системы крови.
По данным А.В. Тагиевой и соавт. (2000), содержание фибриногена, факторов протромбинового комплекса, тромбоцитов и их агрегационной активности остаются стабильными на фоне использования «Мирены». Применение «Мирены» не приводит к гипер- или дислипидемии. Колебания показателей липидного спектра крови (содержание общего холестерина, холестерина липопротеинов высокой плотности, холестерина липопротеинов низкой плотности, холестерина липопротеинов очень низкой плотности, триглицеридов) не превышали нормативных значений, т.е. не обнаружено ее атерогенного воздействия на параметры липидного спектра крови, а также активности печеночных ферментов. Кроме того, результаты клинических исследований, продолжавшихся в течение 5 лет, свидетельствовали о том, что «Мирена» не оказывает отрицательного влияния на показатели артериального давления, массу тела. По нашим данным, применение «Мирены» не ухудшает метаболический контроль и не вызывает инсулинорезистентности.
Лечебные свойства «Мирены»
ЛНГ-рилизинг-система была разработана как метод контрацепции. Однако результаты некоторых клинических исследований показали, что эта система обладает целым рядом лечебных свойств, которые связаны в основном со специфическим влиянием ЛНГ на эндометрий, в результате чего уменьшается кровопотеря.
По данным К. Аndersson и G. Rybo (1990), менструальная кровопотеря уменьшается на 86% через 3 мес после введения «Мирены» и на 97% - через 1 год.
Влияние ЛНГ-ВМС на эндометрий может быть использовано для лечения некоторых гинекологических заболеваний, и в первую очередь ДМК и меноррагии.
Механизм снижения объема менструальной крови на фоне ЛНГ-ВМС объясняют уменьшением степени повреждения и васкуляризации эндометрия, снижением уровня ПГ и факторов фибринолитической активности, торможением пролиферативных процессов в эндометрии и развитием в последующем его атрофии.
По мнению ряда исследователей, «Мирена» успешно применяется при:
- меноррагиях, уменьшая потерю крови на 97% в течение 12 мес; более эффективна, чем другие консервативные методы лечения меноррагии;
- столь же эффективна и приемлема, как аблация эндометрия;
- экономична по сравнению с гистерэктомией.
По мнению ряда исследователей, применение ЛНГ-ВМС «Мирена» может быть хорошей альтернативой хирургическому лечению в связи с выраженным влиянием на эндометрий и значительным уменьшением кровопотери, а также отсутствием побочных эффектов.
В публикациях, посвященных лечению меноррагии с помощью ЛНГ-BМC, большое внимание уделяется возможности избежать оперативного вмешательства, которому подвергаются 60% женщин с кровотечениями. Несмотря на эффективность хирургического лечения, имеется опасность послеоперационных осложнений.
В 1997 г. Crosagnini et al. опубликовали первые сравнительные данные о влиянии ЛНГ-ВМС «Мирена» и трансцервикальной резекции эндометрия на меноррагию, полученные в рандомизированном контролируемом исследовании в двух группах женщин: на фоне ЛНГ-ВМС «Мирена» (n=30) и после трансцервикальной резекции эндометрия (n=30). Оценивались такие характеристики, как характер менструальных выделений, степень удовлетворения пациенток результатами лечения, показатели общего качества жизни, которые исходно не отличались в обеих группах. Через год оба метода были признаны высокоэффективными.
В 1997 г. J. Barrington et al. оценивали влияние ЛНГ-ВМС «Мирена» на меноррагию. Пятьдесят женщин находились в ожидании оперативного вмешательства (гистерэктомии или трансцервикальной резекции эндометрия), поскольку к этому времени все консервативные методы лечения были исчерпаны. Этим женщинам было предложено ввести ЛНГ-ВМС «Мирена» на период ожидания операции. Через 3 мес после введения ВМС у 37 женщин значительно уменьшился объем кровопотери, к концу года использования ЛНГ-ВМС - еще у 4, т.е. у 41 из 50 женщин отмечен выраженный положительный эффект и все они отказались от хирургического лечения. Помимо этого, 56% пациенток отметили значительное снижение или полное прекращение симптомов ПМС, а 80% - снижение выраженности симптомов дисменореи.
Р. Сrosignani et al. (1997) провели сравнительное изучение результатов лечения ДМК у 70 женщин в возрасте 38–53 лет с помощью ЛНГ-ВМС (1-я группа) и резекции эндометрия (2-я группа). Через 1 год результаты лечения были следующие: аменорея наблюдалась у 18% (1-я группа) и 26% (2-я группа), гипоменорея - у 47 и 46%, меноррагия - у 12 и 8% соответственно.
Как считают J. Puolukka et al. (1996), лечение ДМК следует начинать с введения ЛНГ-ВМС. По их данным, 67% женщин избежали оперативного вмешательства в связи с хорошими результатами использования ЛНГ-ВМС.
Представляют интерес данные из обзора Cochrane, в работах Stewart et al. и Hurskainen et al. (2001), посвятивших свои рандомизированные исследования сравнению лечения меноррагии с помощью ЛНГ-ВМС «Мирена» (n=119) и гистерэктомии (n=117). В группе женщин, которым было введено ЛНГ-ВМС «Мирена», 68% продолжали эту терапию к 12-му мес и избежали оперативного вмешательства. В группе женщин, использовавших ЛНГ-ВМС «Мирена», было 8 повторных обращений в клинику. В группе женщин, которым была проведена гистерэктомия, - 43. В обеих группах качество жизни, связанное со здоровьем, улучшилось. Однако стоимость лечения в группе женщин, которые подверглись оперативному вмешательству, была почти в 3 раза выше по сравнению с таковой при введении ЛНГ-ВМС «Мирена». Это позволило авторам прийти к выводу, что использование ЛНГ-ВМС «Мирена» является альтернативой гистерэктомии при рецидивирующих ДМК.
В 2006 г. R.A. Busfeld et al. сравнили эффективность применения «Мирены» с термальной баллонной аблацией эндометрия. Исследуемую группу составили 79 женщин с обильным маточным кровотечением. У 40 из них применили ВМС, а 39 пациенткам была проведена термальная баллонная аблация эндометрия. Объем кровопотери измерялся по специальной графической шкале через 3, 6, 12 и 24 мес. Кроме того, в те же сроки пациентки заполняли анкеты с вопросами об эффективности проводимой им терапии. В обоих случаях в результате проведенного лечения отмечалось значительное уменьшение кровотечения. Однако через 12 и 24 мес средний уровень кровотечения был значительно ниже у пациенток с ВМС по сравнению с теми, у которых применяли термальную баллонную аблацию . Через 24 мес у 9 (35%) женщин, продолжавших использовать «Мирену», по сравнению с 1 (5%) после аблации эндометрия развилась аменорея (Р=0,025). У 11 (28%) женщин с ВМС и у 10 (26%) после аблации эндометрия терапия оказалась неудачной.
В 1991 г. Milson et al. опубликовали результаты сравнительного исследования влияния ЛНГ-ВМС «Мирена», нестероидного противовоспалительного средства (флурбипрофена) и антифибринолитического средства (трансаминовой кислоты) на величину менструальной кровопотери у женщин с идиопатической меноррагией. На фоне ЛНГ-ВМС «Мирена» исходная величина кровопотери от 80 до 381 мл снизилась до уровня от 0 до 33 мл после 12 мес терапии. Повышение содержания гемоглобина составило примерно 10%. Флурбипрофен и трансаминовая кислота также способствовали уменьшению менструальной кровопотери, но в меньшей степени, и не оказывали никакого эффекта на уровень гемоглобина.
Таким образом, результаты использования ЛНГ-ВМС были менее удовлетворительные, но достаточно хорошие, чтобы считать этот консервативный метод лечения альтернативой оперативному.
Положительный эффект использования «Мирены» отмечался при лечении гиперплазии эндометрия. A. Perino et al. (1987) вводили ЛНГ-ВМС за 2 мес до гистерэктомии по поводу миомы матки в сочетании с гиперплазией эндометрия, сопровождающихся менометроррагией. Уже через 2 мес использования ЛНГ-ВМС был получен положительный эффект у 85,2% женщин (полная регрессия гиперплазии). После удаления ЛНГ-ВМС рецидивов не наблюдалось (Scarselli G. et al., 1988). Авторы этого исследования считают, что наиболее целесообразно применение ЛНГ-ВМС для местного лечения гиперплазии эндометрия у женщин репродуктивного возраста, нуждающихся в контрацепции, а также тех, кому противопоказана системная гормональная терапия и не показана гистерэктомия. Однако результаты этих работ должны быть подтверждены более длительными и углубленными исследованиями. По данным В.Н. Прилепской, Л.И. Острейковой (2002), у всех женщин (28,6%) с очаговой гиперплазией эндометрия через 12 мес после введения «Мирены» не выявлено патологических изменений.
Результаты многоцентрового исследования в течение 7 лет (Sivin J. et al., 1994) показали уменьшение частоты миомы матки у женщин, использующих ЛНГ-ВМС, по сравнению с медьсодержащими ВМС. Хотя точные механизмы этого процесса неясны, можно согласиться с предположением F. Pekonen et al. (1992), что ЛНГ влияет на продукцию инсулиноподобного фактора роста в эндометрии. По результатам T. Luukainen et al. (1993), А. Singer (1994), V. Grigorieva et al. (2004), наблюдается уменьшение размеров миомы через 6–18 мес использования ЛНГ-ВМС.
В.А. Григорьева, Э.К. Айламазян и соавт. (2004) продемонстрировали выраженный лечебный эффект ЛНГ-ВМС для коррекции гиперполименореи у женщин с миомой матки, страдающих обильными менструальными кровотечениями. В своем исследовании они показали существенное уменьшение менструальной кровопотери у женщин с миомой матки уже через 3 мес после начала применения метода. Более того, 40% пациенток отмечали аменорею через год использования ЛНГ-ВМС.
R. Varma et al. (2006), обобщив результаты ряда исследований, пришли к заключению, что «Мирена» способствует уменьшению размеров миомы матки и существенно уменьшает кровопотерю при миоме матки.
Уменьшение величины миомы матки после 6–18 мес использования ЛНГ-ВМС отмечено в работах других авторов. По данным Л.И. Острейковой (2002), уменьшение миоматозных узлов с 1,49±0,3 см до 1,32±0,2 см отмечено у всех пациенток с миомой матки.
По данным многих исследований, эффективность внутриматочного применения ЛНГ сравнима с эффективностью оперативных методов лечения гиперполименореи. Однако по сравнению с хирургическими методами ЛНГ-ВМС обладает рядом неоспоримых преимуществ: метод является обратимым и рекомендован для длительного применения.
По данным некоторых исследователей, уменьшение объема и длительности менструального кровотечения на фоне использования ЛНГ-ВМС приводит к увеличению уровня гемоглобина и ферритина. По данным П.Р. Абака-ровой (2002), при применении «Мирены» в течение года происходит достоверное повышение концентрации гемоглобина крови с 105,49±1,45 до 129,98±1,22 г/л. Доказано, что массивная кровопотеря во время менструации является наиболее частой причиной железодефицитной анемии у женщин. Faundes et al. (1988) изучали влияние ЛНГ-ВМС «Мирена» в профилактике и лечении железодефицитной анемии у женщин, использующих различные виды ВМС (ЛНГ-ВМС, Т Сu-380 Ag, петли Липпеса). Группу контроля составили женщины без ВМС.
Эндометриоз - наиболее часто встречаемая причина хронических тазовых болей у женщин. По данным C.A. Petta et al. (2005), у 10% женщин с тазовыми болями выявляется эндометриоз различной степени тяжести. Издавна известно, что для лечения эндометриоза чаще всего используются нестероидные противовоспалительные препараты, аналоги гонадотропин-рилизинг-гормона (ГнРГ), производные андрогенов, КОК и прогестины (Gambone et al., 2002). Однако, учитывая побочные эффекты данной терапии, было предложено применение ЛНГ-ВМС для лечения эндометриоза (Fedele and Berlanda, 2004), так как известно, что ЛНГ-ВМС вызывает атрофию эндометрия. Vercellini et al. (2003) было показано, что ЛНГ-ВМС уменьшает выраженность тазовых болей и диспареунию у женщин с эндометриозом. Более того, в 2005 г. C.A. Petta et al. проводили рандомизированное исследование, где в сравнительном аспекте рассматривали ЛНГ-ВМС и аналоги ГнРГ в лечении хронических тазовых болей, а также улучшение качества жизни у женщин с эндометриозом. Авторы пришли к выводу, что эффективность ЛНГ-ВМС не уступает аналогам ГнРГ, а также снижает как интенсивность тазовых болей при эндометриозе, так и менструальное кровотечение (рис. 23, 24).
Рис. 23. График снижения тазовых болей при эндометриозе.
Рис. 24. Изменение объема менструальной кровопотери.

Эндометриоз является эстрогензависимым заболеванием, и поэтому медикаментозное лечение направлено на подавление секреции эстрогенов. Применение аналогов ГнРГ, как известно, является «золотым стандартом» в лечении эндометриоза. По данным многочисленных исследований, для лечения эндометриоза при 12-месячном использовании «Мирена» может быть успешным дополнением к консервативной хирургии, уменьшая дисменорею и другие симптомы, связанные с эндометриозом, и столь же эффективной, как аналоги ГнРГ.
Однако, как показали в сравнительном исследовании C.A. Petta et al. (2005), ЛНГ-ВМС так же эффективны, как а-ГнРГ, но в отличие от них позволяет избежать побочных эффектов, к примеру гипоэстрогении. Кроме того, при выборе ЛНГ-ВМС достаточно одного введения ВМС на 5 лет.
Ранее, в 1997 г., Fedele et al. опубликовали результаты своей работы, посвященной применению ЛНГ-ВМС «Мирена» у 25 женщин с аденомиозом, сопровождавшимся меноррагией, подтвержденным с помощью абдоминального и трансвагинального УЗИ, гистероскопии и биопсии эндометрия, а у ряда пациенток - с помощью магнитно-резонансной томографии. Спустя год у всех женщин было отмечено значительное повышение уровня гемоглобина, гематокрита и сывороточного железа параллельно уменьшению менструальной кровопотери, в то время как показатели липидного обмена и гемостаза оставались стабильными. При УЗИ отмечено значительное уменьшение объема матки у всех пациенток.
Vercellini et al. изучали эффективность ЛНГ-ВМС «Мирена» при вторичной дисменорее средней и тяжелой степени выраженности, вызванной эндометриозом. Для оценки выраженности болевого синдрома и количества менструальной кровопотери авторы использовали 100-миллиметровую шкалу визуальных аналогов и специальный опросник, с помощью которого выраженность симптомов оценивалась от 0 до 3 баллов. Как величина менструальной кровопотери, так и выраженность болевых ощущений значительно снизились после 12 мес использования ЛНГ-ВМС «Мирена», а также уменьшилась интенсивность менструальных болей, связанных с эндометриозом, и основная часть пациенток была удовлетворена результатами лечения.
По данным исследования Fedele et al., «Мирена» была введена 11 пациенткам с целью лечения ректовагинального эндометриоза. К 3-му мес лечения исчезли проявления дисменореи средней и тяжелой степени выраженности. Симптомы выраженной диспареунии также уменьшались, хотя и не исчезали полностью. По данным трансректальной ультрасонографии, к 12-му мес лечения несколько уменьшились размеры очагов эндометриоза в области ректовагинальной перегородки. Авторы связали этот эффект с непосредственным влиянием ЛНГ в эндометриоидных очагах на рецепторном уровне и подтвердили, что эффект выше при возникновении аменореи на фоне применения ЛНГ-ВМС.
Уменьшение симптомов дисменореи при использовании ЛНГ-ВМС показано в работах J. Barrington et al. (1989) и J. Sivin et al. (1994). Положительный эффект отмечен у большинства пациенток. Хорошие результаты лечения дисменореи, связанной с аденомиозом, получили Р. Vercellini et al. (1999). Механизм положительного действия ЛНГ-ВМС авторы объяснили прямым влиянием его на очаги аденомиоза: снижением уровня ПГ и факторов фибринолитической активности в эндометрии, уменьшением степени васкуляризации, торможением пролиферативных процессов и гипотрофией эктопического эндометрия.
Для лечения ПМС используются различные медикаментозные средства. J. Barrington et al. (1997) применили подкожную имплантацию эстрадиола в сочетании с ЛНГ-ВМС. Эстрадиол подавлял функцию яичников и купировал симптомы ПМС, а ЛНГ-ВМС предупреждало развитие гиперпластических процессов эндометрия.
По нашим данным (2001), клинические проявления ПМС (раздражительность, снижение трудоспособности, слабость, вздутие живота, отеки нижних конечностей и др.) исчезли у 21,5% женщин к 6-му мес контрацепции, у 36,9% - к 12-му мес применения «Мирены». Исчезновение или значительное ослабление болевых ощущений отмечено у 20% пациенток с первичной дисменореей к 6-му мес и у 35,4% - к 12-му мес контрацепции.
Scholten изучал влияние ЛНГ-ВМС «Мирена» и медьсодержащей ВМС у 52 женщин на проявления ПМС, подтвержденного с помощью опросника Virgin Inventory of Premenstrual Symptoms, позволяющего выявить среднюю частоту наиболее часто встречающихся в предменструальный период симптомов. Было продемонстрировано, что при применении ЛНГ-ВМС «Мирена» ухудшение общего состояния перед менструацией и выраженность симптомов ПМС значительно снижались, а на фоне медьсодержащей ВМС, наоборот, усиливались. Результаты значительного числа работ, посвященных контрацептивному влиянию ЛНГ-ВМС «Мирена», говорят о значительном уменьшении менструальных болей, что в определенной степени связано со снижением объема менструальной кровопотери. Интерес представляет гипотеза Critchley et al., согласно которой подавление активности простагландиндегидрогеназы и повышение вследствие этого локального уровня ПГ наблюдается только в начале использования ЛНГ-ВМС «Мирена», а затем, при длительном поступлении ЛНГ в матку, их содержание снижается.
В результате проведенного исследования Т. Backman et al. (2005) пришли к выводу, что применение ЛНГ-ВМС никак не способствует повышению вероятности развития рака молочных желез.
Пациенткам с гормонально-зависимым раком молочных желез в качестве адъювантной терапии часто назначают тамоксифен. К сожалению, в результате эстрогенподобного действия препарата могут развиваться полипы эндометрия, миома, гиперплазия и даже рак эндометрия. Gardner et al. (2000) провели рандомизированное контрольное исследование у женщин в постменопаузе, которые не менее года получали адъювантную терапию тамоксифеном и находились под регулярным наблюдением после проведенного лечения по поводу рака молочных желез. У части женщин была взята биопсия эндометрия при приеме тамоксифена, у другой - до и через год после введения ЛНГ-ВМС «Мирена» на фоне тамоксифена. Авторы заключили, что «Мирена» обладает защитным действием на эндометрий, который подвергся воздействию тамоксифена. Однако, для того чтобы применять этот метод в качестве рутинного у пациенток с раком молочных желез при использовании тамоксифена, следует провести более крупное рандомизированное контрольное исследование, при этом «Мирена» должна быть введена перед началом лечения тамоксифеном.
Существует также немало исследований, показывающих положительное влияние левоноргестрела не только на гиперпластические процессы в эндометрии, но и на аденокарциному. Кроме того, по данным исследователей, у многих женщин отмечается стойкая клиническая ремиссия, а у некоторых даже наступает беременность (Imai M., 2001; Kaku T., 2001; Sardi J., 1998).
Возможно применение ЛНГ-ВМС как микродозированного гормонального гестагенного компонента заместительной гормональной терапии совместно с эстрогенами. K. Andersson еt al. в 1992 г. впервые сообщили об использовании ЛНГ-ВМС в качестве гестагенного компонента заместительной гормональной терапии. Заместительная гормональная терапия с ЛНГ-ВМС «Мирена» способствует значительному снижению выраженности симптомов климактерического синдрома и регрессу гиперпластических процессов эндометрия и молочных желез. По нашим данным (2001), выявлено значительное снижение вегетососудистых (92%) и психоневрологческих (85%) нарушений у женщин с климактерическим синдромом в пременопаузе через 6 мес применения заместительной гормональной терапии с «Миреной» в качестве гестагенного компонента. Критериями выбора показаний для применения ЛНГ-ВМС у женщин в пременопаузе в качестве гестагенного компонента заместительной гормональной терапии являются симптомы климактерического синдрома, ановуляция и олигоменорея. Применение ЛНГ-ВМС в дополнение к эстрогензаместительной гормональной терапии у пациенток в перименопаузе подавляет пролиферацию эндометрия, способствует развитию аменореи и позволяет избежать побочной вазомоторной симптоматики. В результате проведенного исследования (N.R.E. Hampton, M.C.P. Rees et al., 2005) через 60 мес применения «Мирены» у пациенток не было обнаружено гиперплазии эндометрия. Через 12 мес аменорея развилась у 54,4% пациенток, а далее, к концу исследования, через 60 мес, составила 92,7%.
Анализ данных литературы свидетельствует, что ЛНГ-ВМС являются не только эффективным методом предупреждения нежелательной беременности у женщин репродуктивного возраста и фертильных женщин с овуляторным менструальным циклом в пременопаузе, но и эффективным средством лечения целого ряда распространенных гинекологических заболеваний.
Наиболее целесообразно применение ЛНГ-ВМС у пациенток с гиперпластическими процессами эндометрия и молочных желез, при эндометриозе, миоме матки, а также при дисменорее, ПМС, меноррагии, анемии. Одной из перспектив для «Мирены» является ее применение для защиты эндометрия при заместительной гормонотерапии эстрогенами, ее преимущество - этого средства отсутствие менструальных реакций и системных побочных явлений.
Результаты всех ранее проведенных работ свидетельствуют о том, что ЛНГ-ВМС «Мирена» является эффективным, экономически выгодным методом лечения, снижающим менструальную кровопотерю, улучшающим показатели гемоглобина и сывороточного железа. Введение ЛНГ-ВМС «Мирена» не является таким же серьезным вмешательством, как инвазивные хирургические методы лечения, сопряженные с большим риском, - резекция эндометрия или гистерэктомия.
ЛНГ-ВМС «Мирена» у женщин групп высокого риска
По данным ВОЗ (2009), использование ЛНГ-ВМС «Мирена» не противопоказано женщинам с семейным анамнезом тромбофлебита и тромбоэмболии легочной артерии, варикозным расширением вен и поверхностным тромбофлебитом, не осложненным клапанным пороком сердца, при планировании радикальной хирургической операции без длительной иммобилизации и малоинвазивных процедурах, контролируемой гипертензии ниже 160/100 мм рт. ст. в настоящее время или в анамнезе. «Мирена» обычно не рекомендуется при следующих заболеваниях: текущий эпизод венозной тромбоэмболии (ВТЭ), имеющаяся ишемическая болезнь сердца и антифосфолипидный синдром.
Применение «Мирены» не противопоказано при носительстве вируса гепатита, без нарушения функции печени, активном гепатите, холестазе в анамнезе у женщин во время беременности, при легком компенсированном циррозе печени. Использование «Мирены» целесообразно (ВОЗ 2) при симптомных и бессимптомных заболеваниях желчного пузыря, после его холецистэктомии и медикаментозного лечения и при доброкачественной фокальной нодулярной гиперплазии печени. Доказано, что эффективность системы «Мирена» при приеме фермент-индуцирующих печеночных препаратов не снижается. ЛНГ-ВМС «Мирена» обычно не рекомендуется (ВОЗ 3) при тяжелых заболеваниях печени (тяжелый декомпенсированный цирроз, гепатоцеллюлярная аденома и карцинома). Риск только теоретический, связи с возможным влиянием на процессы обмена веществ и возможное влияние на рост опухоли.
Ожирение - хроническое заболевание, характеризующееся избыточным отложением жира по всему телу. 1,7 млрд человек в мире имеют ожирение или избыточную массу тела. К 2025 г. в мире от ожирения будут страдать 40% мужчин и 50% женщин. Ожирение с ИМТ более 30 относится к категории 1 приемлемости ВОЗ (2009). ЛНГ-ВМС «Мирена», содержащая 52 мг левоноргестрела, у женщин с адекватной компенсацией СД I типа является долгосрочным высокоэффективным и приемлемым методом контрацепции, не вызывает появления и/или прогрессирования микроангиопатий, не оказывает влияния на углеводный обмен. «Мирена» не оказывает клинически значимого и статистически достоверного влияния на липидный спектр крови и параметры системы гемостаза. По данным В.Н. Прилепской, П.Р. Абакаровой, С.И. Роговской, Е.А. Межевитиновой (2004), 96,7% женщин с сахарным диабетом I типа продолжало использовать «Мирену» более 12 мес.
Использование «Мирены» не рекомендуется у женщин любого возраста с наличием очаговой мигренеподобной симптоматики (ВОЗ 3). Женщины, не имеющие очаговых проявлений, относятся к категории приемлемости 2. Женщины, отмечающие немигренеподобные боли, симптомы эпилепсии и депрессивных расстройств, могут использовать ВМГС без ограничений (ВОЗ 1).
Таким образом, гормональная контрацепция и гормональная терапия с использованием внутриматочной гормональной системы «Мирена», содержащей левоноргестрел, являются звеньями одной цепи. «Мирена» является не только высокоэффективным и обратимым методом контрацепции для женщин всех возрастных групп, но и обладает рядом лечебных свойств для многих гинекологических заболеваний. Как и любое контрацептивное средство, она должна применяться в соответствии с показаниями и противопоказаниями, а как метод контрацепции – индивидуально и конкретно для каждой пациентки с учетом возраста, сопутствующих заболеваний, состояния репродуктивной системы и других особенностей женского организма.
Противопоказания к применению «Мирены»
Как любой метод контрацепции, «Мирена» наряду с явными преимуществами имеет ряд абсолютных противопоказаний к применению. Таковыми являются:
- беременность или подозрение на нее;
- подтвержденные или подозреваемые злокачественные новообразования органов малого таза;
- острые или обострение хронических воспалительных заболеваний половых органов, в том числе инфекции, передающиеся половым путем (ИППП), в настоящем или за последние 3 мес;
- аномальные маточные кровотечения из половых путей неясной этиологии;
- деформации полости матки (врожденные или приобретенные);
- острый гепатит.
Инструкция по введению «Мирены»
Устанавливается только врачом!
«Мирена» поставляется в стерильной упаковке. «Мирена» стерилизуется оксидом этилена. Не распаковывайте во избежание нарушения стерильности. Только для однократного применения. Не используйте «Мирену», если внутренняя упаковка повреждена или открыта. Используйте до указанной даты. При помощи проводника «Мирена» вводится (схема 1) в полость матки в течение 7 дней от начала менструации или сразу же после медицинского прерывания беременности при тщательном соблюдении приложенных инструкций. «Мирена» может быть заменена новой ВМС в любой день менструального цикла.
| Схема 1 | Подготовка к введению
Проведите обследование для установления размера и позиции матки и для исключения острого цервицита, беременности или других гинекологических противопоказаний. Визуализируйте шейку матки с помощью зеркал и полностью обработайте шейку матки и влагалище подходящим антисептическим раствором. При необходимости воспользуйтесь помощью ассистента. Захватите верхнюю губу шейки матки щипцами. Острожной тракцией щипцами выпрямите цервикальный канал. Щипцы должны находиться в этом положении в течение всего времени введения «Мирены» для обеспечения осторожной тракции шейки матки навстречу вводимому инструменту. Осторожно продвигая маточный зонд через полость ко дну матки, определите направление цервикального канала и глубину полости матки (расстояние от наружного зева до дна матки), исключите перегородки в полости матки, синехии и подслизистую фиброму. В случае если цервикальный канал слишком узкий, рекомендуется расширение канала и возможно применение анальгетиков/парацервикальной блокады. |
Схема 2
|
Введение 1. Вскройте стерильную упаковку (схема 2а). После этого все манипуляции следует проводить только в стерильных перчатках.
|
Схема 3
|
2. Сохраняя бегунок на самой отдаленной позиции, при помощи нитей (схема 3а) втяните систему в трубку-проводник.
|
Схема 4
| 3. Надежно зафиксируйте нити в прорези ближнего конца рукоятки трубки-проводника (схема 4). |
| Схема 5
|
4. Установите указательное кольцо в соответствии с измеренным зондом расстоянием от наружного зева до дна матки, как показано на схеме 5. |
| Схема 6
|
5. «Мирена» подготовлена для введения. Держите бегунок твердо указательным или большим пальцем в наиболее отдаленной позиции. Продвигайте проводник осторожно через цервикальный канал в матку до тех пор, пока указательное кольцо не окажется на расстоянии около 1,5–2 см от шейки матки, чтобы оставить достаточно пространства для раскрытия плечиков (схема 6). ВНИМАНИЕ! Не продвигайте проводник с усилием. При необходимости следует расширить цервикальный канал. |
| Схема 7
|
6. Держа проводник неподвижно, освободите горизонтальные плечики «Мирены» (схема 7а), подтянув на себя бегунок до метки (схема 7б). Подождите 5–10 с, чтобы горизонтальные плечики открылись. |
| Схема 8
|
7. Продвигайте проводник осторожно внутрь до тех пор, пока указательное кольцо не соприкоснется с шейкой матки. «Мирена» сейчас должна находиться в фундальном положении (схема 8). |
| Схема 9
|
8. Освободите систему полностью из трубки: для этого, удерживая проводник неподвижно, потяните бегунок на себя до упора. Нити должны освободиться автоматически (схема 9). Перед тем как извлечь трубку-проводник, убедитесь, что нити освободились. |
| Схема 10
|
9. Извлеките проводник из матки. Обрежьте нити так, чтобы их длина составляла 2 см от наружного зева матки (схема 10). |
ВАЖНАЯ ИНФОРМАЦИЯ!
Если у вас есть сомнения, что система установлена правильно, проверьте положение «Мирены», например, с помощью УЗИ или, если необходимо, удалите систему и введите новую, стерильную. Удалите систему, если она не полностью находится в полости матки. Удаленная система не должна повторно использоваться.
УДАЛЕНИЕ «МИРЕНЫ»
«Мирену» удаляют путем осторожного вытягивания за нити, захваченные щипцами.
СПЕЦИАЛЬНЫЕ УКАЗАНИЯ
Если беременность нежелательна, то у женщин детородного возраста систему следует удалять в течение менструации, при условии наличия ежемесячного менструального цикла. В противном случае, по крайней мере, в течение 7 дней до удаления следует пользоваться другими методами контрацепции (например, презервативом).
Если у женщины аменорея, она должна начать использовать барьерную контрацепцию за 7 дней до удаления системы и продолжать ее до тех пор, пока менструации не возобновятся.
Новую «Мирену» можно также вводить немедленно после удаления старой, в этом случае нет необходимости в дополнительных средствах контрацепции.
ЛНГ-ВМС можно вводить в любое время менструального цикла, после искусственного аборта в I триместре (сразу после операции) при отсутствии инфицирования. После родов «Мирену» рекомендуют вводить не ранее чем через 6 нед. Первый контрольный осмотр проводят через 1 мес, затем через 3 мес и далее 1 раз в год. По данным УЗИ, на эхограммах видны следующие особенности положения «Мирены» в полости матки:
- наличие двух взаимно перпендикулярных образований в виде буквы Т;
- ножка контрацептива на продольных сканограммах визуализируется как четыре параллельно расположенные тонкие гиперэхогенные структуры, образующиеся вследствие отражения ультразвука от наружных и внутренних поверхностей гормонсодержащего резервуара;
- при поперечном сканировании в области дна матки горизонтальная часть ВМС визуализируется в виде одной тонкой гиперэхогенной полоски.
Рис. 22. Внутриматочная гормональная рилизинг-система «Мирена».

Срок применения «Мирены», согласно рекомендациям, составляет 5 лет, после чего ее рекомендуют удалить и заменить новой. Гормональная внутриматочная левоноргестрел-рилизинг-система «Мирена» создавалась с целью совместить контрацептивные и терапевтические свойства гормональных средств с достоинствами внутриматочных.
Список используемой литературы
ЛИТЕРАТУРА
Григорьева В.А., Айламазян Э.К., Тарасова М.А. и др. Левоноргестрел-выделяющая внутриматочная система как метод лечения гиперпо-лименореи у женщин с миомой матки. - 2004. - Т. 6. - №5.
Andersson J., Rybo G. Levonorgestrel-releasing intrauterine device in the treatment of menorrhagia // Br. J. Obstet. Gynecol. - 1990. - V. 97. - P. 697.
Andersson К., Mattsson L.-A., Rybo G., Stadberg E. Intrauterine release of levonorgestrel - a new way of adding progestogen in hormone replacement therapy // Obstet. Gynecol. - 1992. - V. 79. - P. 963–967.
Andersson K., Odlind V., Rybo G. Levonorgestrel-releasing and copper-releasing (Nova-T) IUDs during fve years of use. A randomised comparative trial // Contraception. - 1994. - V. 49. - P. 56–72.
Backman T., Rauramo I. et al. // Obstet. Gynecol. - 2005. - V. 106. - N. 4. - P. 813–817.
Barbosa I., Bacos O., Olsson S.-E. et al. Ovarian function during use of a levonorgestrel-releasing IUD // Contraception. - 1990. - V. 42. - P. 51.
Barrington J.W., Bowen-Simpkins P. The levonorgestrel intrauterine system in the management of menorrhagia // Br. J. Obstet. Gynecol. - 1997. - V. 104. - P. 614–616.
Coleman M., Cowan L., Farquhar C. // Aust NZ Obstet Gynaecol. - 1997. - N 37 (2). - P. 195–201.
Critchley H., Wang H., Jones R. et al. // Hum. Reprod. - 1998. - N 13 (50). - P. 1218–1224.
Crosignani P., Vercellini P., Mosconi P. et al. // Obstet. Gynecol. - 1997. - N 90. - P. 257–263.
Faundes A., Alvares F., Brache V., Tejada A.S. The role of the levonorgestrel IUD in the prevention and treatment of iron defcienct anemia during fertility regulation // Int. J. Gynecol. Obstet. - 1988. - V. 26. - P. 429–433.
Fedele L. and Berlanda N. Emerging drugs for endometriosis // Expert Opin Emerg Drugs. - 2004. - N 9. - P. 167–177.
Gardner F.J.E., Konje J.C., Abrams K.R. et al. Endometrial protection from tamoxifen-stimulated changes by a levonorgestrel-releasing intrauterine system: a randomised controlled trial // Lancet. - 2000. - N 356. - P. 1711–1717.
Hampton N.R.E., Rees M.C.P. et al. // Hum. Reprod. - 2005. - V. 20. - N. 9. - P. 2653–2660.
Heikkila M., Luukkainen T. // Contraception. - 1982. - N 25. - P. 279– 292.
Nilsson C.G., Lahteenmaki P.L.A., Luukkainen T. Ovarian function in amenorrheic and menstruating users of a levonorgestrel-releasing intra-uterine device // Fertil. Steril. - 1984. - V. 41. - P. 52–55.
Ortiz M.E., Croxato H.B. The mode of action of IUDs // Contraception. - 1987. - V. 36. - P. 37–53.
Pekonen F., Nyman R., Lahteenmaki P. et al. // J. Clin. Endocrinol. Me-tab. - 1992. - N 75. - P. 660–664.
Petta C.A. et al. // Hum. Reprod. - 2005. - V. 5. - N 3. - P. 1–6.
Pekonen F., Nyman T., Lahteenmaki P. et al. Intrauterine progestin induses continuous insulin-like growth factor-binding protein-1 production in the human endometrium // J. Clin. Endocrinol. Metab. - 1992. - V. 75. - P. 660–664.
Perino A. et al. Treatment of endometrial hyperplasia with levonorgestrel-releasing intrauterine device // Acta Eur. Fertil. - 1987. - V. 18. - P. 137–140.
Sturridge F., Guillebaund J. // Brit. J. Obstet. Gynaecol. - 1997. - N 104 (3). - P. 285–289.
Singer A., Ilomi A. Successful treatment of fbroids using an intrauterine progesteron device // World Congress of Gynecology and Obstetrics (FIGO), 14-th: Abstract. - Montreal, Canada. - 1994.
Toivonen J., Lukkainen T., Allonen H. Protective efective of intrauterine release of levonorgestrel on pelvic infection.Three years comparative experience of levonorgestrel- and coopper-releasing I ntrauterine devices // Obstet. Cynecol. - 1991. - V. 77. - P. 261–264.
Varma R. et al. // European Journal of Obstetrics & Gynecology and Reproductive Biology. - 2006. - N. 125. - P. 9–28.
Vercellini P., Frontino G., De Giorgi O., Aimi G., Zaina B., Crosig-nani P.G. Comparison of a levonorgestrel-releasing intrauterine device versus expectant management after conservative surgery for symptomatic endometriosis:a pilot study // Fertil. Steril. - 2003. - N 80. - P. 305– 309.
Гормональные и негормональные ВМС относятся к одной группе контрацептивных средств, но при этом они имеют существенные отличия. Что лучше – Мирена или обычная спираль? Какое средство выбрать и в чем принципиальная разница между ними? Читайте ниже – и вы найдете ответы на все возникающие вопросы.
Зачем нужна внутриматочная спираль?
Негормональные внутриматочные спирали применяются для наступления противозачаточного эффекта и защиты от нежелательной беременности. В отличие от негормональных средств, Мирена усиливает контрацептивное действие и одновременно обладает лечебными свойствами, предотвращая развитие некоторых заболеваний.
Гормональная ВМС нашла свое применение в терапии таких недугов:
- Миома матки: сдерживает рост узлов и уменьшает неприятные симптомы болезни.
- Гиперпластические процессы эндометрия.
- Нарушения менструального цикла. Благодаря Мирене месячные становятся скудными и менее болезненными, а яичники при этом продолжают нормально функционировать.
На схеме ниже представлены основные преимущества гормональной системы Мирена в сравнении с обычными спиралями и противозачаточными таблетками. Видно, что Мирена объединяет в себе плюсы ВМС и оральных контрацептивов и исключает некоторые минусы обоих средств.

Эффективность внутриматочных спиралей
Для определения надежности способа контрацепции применяется специальный показатель – индекс Перля. Чем он ниже, тем лучшими противозачаточными свойствами обладает средство. Негормональная ВМС имеет значения 0,9-3, а Мирена – 0,1-0,5. Это говорит о том, что гормональная внутриматочная спираль является более эффективной, и риск наступления незапланированной беременности ниже.
Срок установки

Применение внутриматочной системы Мирена у нерожавших женщин возможно только по строгим показаниям и исключительно . В качестве контрацептива ВМС до первых родов не ставится.
Вероятные побочные эффекты
Для всех внутриматочных спиралей характерны такие неблагоприятные последствия:
- Со стороны органов половой системы – развитие вульвовагинита, инфекции органов малого таза, выпадение спирали из маточной полости, кровянистые выделенийя и дискомфорт при сексуальном контакте, перфорация матки.
- Изменение характера менструаций.
В отличие от негормональной спирали, Мирена имеет большую вероятность возникновения побочных явлений ввиду содержания в ней левоноргестрела. К таким эффектам относится:
- Нарушение характера и цикличности менструаций вплоть до аменореи.
- Аллергические реакции в виде крапивницы, ангионевротического отека.
- Появление кист яичника, мастопатии.
- Нарушение функции сердечно-сосудистой системы – гипертония.
Между негормональными и гормональными внутриматочными спиралями имеется . Какое именно средство контрацепции подойдет женщине, решает лечащий доктор на основании сопутствующих заболеваний, анамнеза и противопоказаний.
Вконтакте