Что такое стентирование артерий. Операция по стентированию сосудов сердца
Стентирование сосудов сердца - это один из видов ангиопластики. Проводится операция, когда необходимо восстановить кровоток в артерии из-за сужения ее просвета. Назначается для снижения риска смерти вследствие таких заболеваний, как инфаркт миокарда и тромбоэмболия. Основное преимущество операции состоит в том, что для нее не требуется наркоз и вскрытие грудной клетки, что значительно улучшает прогноз.
- проволочные – стенты, изготовленные из одной проволоки, ø 0006 дюйма;
- кольцевые – которые состоят из звеньев;
- тубулярные - изготовленные из цилиндрической трубки;
- сетчатые – выполненные в виде плетеной сетки;
- бифуркационные – предназначенные для стенирования бифуркаций коронарных сосудов.
- 1. Durable polymer Stents – имеют ряд недостатков, зафиксированы случаи появления тромбоза в стенте и инфаркта.
- 2. Biocompatible – зарекомендовали себя в нашей стране, более надежны по сравнению с первым поколением.
- 3. Abluminal preference – в этом варианте лекарство действует только на стенки сосудов. Наиболее популярные представители - Калипсо, Графт, Эбботт и другие. Калипсо разрабатывался и производится в России.
- 4. Scaffold - стенты 4-го поколения, саморассасывающиеся и полностью ремодулирующие стенку сосуда. Этот биорастворимый стент не устанавливают пациентам, страдающим кальцинозом сосудов.
- малоинвазивность процедуры;
- продолжительность операции не более 3 часов;
- отсутсвие необходимости подключения системы искусственного кровоснабжения;
- отсутствие разреза;
- местное обезболивание;
- восстановление в течение нескольких недель;
- возможность хирургической работы с мелкими сосудами (от 3 мм);
- высокий показатель результативности проведенных операций – более 85%.
- вероятность образования тромбов;
- риск появления повторного сужения;
- сложность проведения операции при наличии кальциевых отложений;
- большое количество противопоказаний;
- невозможность оперировать сосуды диаметром до 3 мм.
- отторжение или приживаемость стента;
- соблюдение рекомендаций лечащего врача на протяжении 12 месяцев;
- отсутствие реакции на лекарство;
- сахарный диабет, долго не заживающие раны, язвы кожных покровов, заражение бактерией Helicobacter pylori, которая является причиной язвы желудка.
- риск инфаркта;
- стенокардия;
- атеросклероз;
- ишемическая болезнь;
- перекрытие артерий более чем на 50%;
- первые 6 часов инфаркта сердечной мышцы при сравнительно стабильном состоянии пациента;
- вторичный стеноз.
- выраженная недостаточность – почечная, дыхательная, печеночная;
- общее тяжелое состояние пациента;
- нарушения сознания;
- аллергическая реакция на йод, который содержится в контрольном веществе;
- период острого инсульта;
- наличие инфекций и онкологических образований в организме;
- нарушение работы мелких сосудов;
- низкий уровень свертываемости крови, что связано с риском кровотечений.
- ОАК и анализ урины;
- ИФА (иммуноферментный анализ);
- полное обследование сердца – наблюдение за работой органа в течение суток, УЗИ;
- дополнительно - МРТ.
- 1. Проводится местное обезболивание, применяется новокаин или другой препарат.
- 2. Совершается прокол бедренной артерии, с потоком крови и под контролем рентгена катетер достигает пораженного места в сосуде.
- 3. По проводнику доставляется баллон-катетер, и расширяется место сужения артерии.
- 4. Вводится препарат йода, который является маркером для поиска катетера.
- 5. Проводник извлекается, и на его место ставится стент.
- 6. Накладывается давящая повязка на сутки на место прокола.
- 1. Регулярно принимать в течение первого года после операции лекарственные препараты, которые были выписаны врачом. Это средства, препятствующие образованию сгустков крови: Аспирин Кардио или Кардиомагнил.
- 2. Принимать статины в борьбе с лишним холестерином: Тевастор, Розулип, Розувастатин. Перечисленные препараты наиболее эффективны.
- 3. Соблюдать диету – это одно из самых важных правил. Людям, прошедшим стентирование, необходимо снизить в своем рационе количество животных жиров, сладостей и рафинированных углеводов, уменьшить потребление соли и сахара, напитков, содержащих кофеин, исключить шоколад, газированные напитки и крепкий чай.
- 4. Контролировать давление. При резких перепадах давления сразу же стоит обратиться к врачу.
- 5. Проводить ежегодное обследование.
- 6. Постоянно следить за жизненными показателями: частота сердцебиения, артериальное давление, уровень глюкозы (при диабете).
- 7. Полностью отказаться от вредных привычек. Даже распространенное мнение о том, что вино чистит сосуды, не должно заставить употреблять спиртное.
- 8. Заниматься спортом. Физические нагрузки тренируют сердечную мышцу, разгоняют кровь, стабилизируют давление и просто улучшают общее состояние организма. Рекомендуется лечебная физкультура, пешие прогулки, езда на велосипеде, посещение бассейна. Тяжелые физические нагрузки – зона риска, также не следует поднимать тяжести.
Показать всё
Ангиопластика
Сосуды, которые питают кровью сердце, со временем покрываются атеросклеротическими бляшками. Происходит это из-за повышенного уровня холестерина и развития атеросклероза. Они сужают просвет артерий, что приводит к значительному сокращению притока крови к сердцу.
При определенном минимальном уровне кровоснабжения миокарда требуется корректировка состояния медикаментозными методами. При сужении просвета создаются условия для образования тромба, что может привести к полному прекращению кровоснабжения и инфаркту миокарда.
Медикаментозное лечение позволяет уменьшить риски только на определенное время. Потом необходима хирургическая коррекция. Чаще всего производится ангиопластика. При такой операции через крупные сосуды вводится катетер, который направляется в коронарные артерии, и просвет в них восстанавливается при помощи баллона или стента.
Стентирование сердца - сколько живут пациенты после операции?
Виды стентов и их особенности
Уровень развития кардиологии в наши дни дает возможность диагностировать и предотвратить поражение сердечной мышцы, которое для многих людей бывает летальным. Одним из эффективных современных способов лечения таких заболеваний является стентирование коронарных артерий.
При недостатке кислорода в миокарде начинают развиваться заболевания, связанные с нарушением кровоснабжения, например, стенокардия и инфаркт миокарда. Причинами недостаточного кровоснабжения могут стать холестериновые образования в сосудах, сужение просвета артерий, тромбы.
Для восстановления и нормализации притока крови и кислорода в сосуд хирургическим путем устанавливают стент. Это специальный гибкий сетчатый цилиндрический каркас, который расширяет участки полых органов, восстанавливает полноценный кровоток.

Стент в сосуде
Стенты бывают разной формы и изготавливаются из различных материалов. Вид подбирается индивидуально после проведения коронарографии.

Голометаллические
В сердечно-сосудистой хирургии используются следующие конструкции без «лекарства»:
«Голый» металлический стент чаще всего используется при нестабильном состоянии пациента и в критических случаях.

Стенты с лекарством
Эти стенты имеют покрытие из цитостатика и часто применяются в кардиологических специализированных центрах. Этот вид включает в себя три генерации:

Порядок проведения процедуры
Плюсы и минусы использования стентов
Преимущества установки стента следующие:
При всех положительных моментах и возможности восстановления кровотока, есть и зафиксированные недостатки этого революционного метода. К ним относятся:
Срок функционирования
На срок службы стента могут влиять следующие факторы:
При отсутствии негативных воздействий на стент он может функционировать в организме человека до конца его жизненного пути.
Показания и противопоказания к проведению операции
Не все пациенты могут быть прооперированы методом коронарного стентирования. Некоторым больным показаны другие операции.
Показания к стентированию:
В некоторых случаях операция методом стентирования не может быть проведена больному вследствие таких причин:
Подготовка к операции
Сначала назначается коронарография для уточнения диагноза и определения точного места поражения сосуда. Дополнительно могут быть проведны анализ крови и электрокардиография. Если операция запланирована, пациенту назначается предварительное полное обследование, которое включает в себя:

Введение стента
В начале операции больному вводят препараты, разжижающие кровь, для исключения образования тромбов, и успокоительные средства.
Установка стента
Доступ к коронарным артериям можно получить двумя способами. Первый - через крупный кровеносный сосуд ноги или через руку. Второй вариант более простой – это введение пластиковой трубки через плечевую артерию a. radialis.
Общая последовательность действий во время операции:

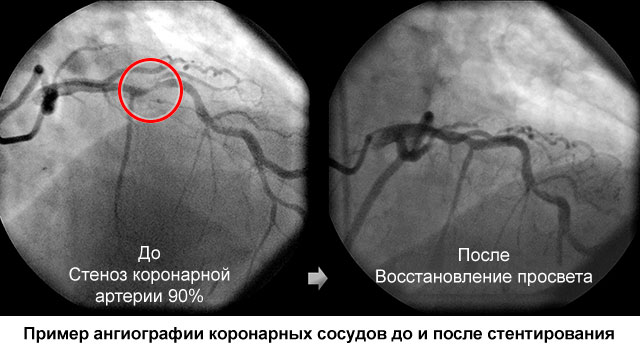
Ангиограмма до и после операции
Иллюзия простоты операции и видимого улучшения не должна дать повод халатно относиться к своему здоровью после вмешательства. Всегда существует угроза инфаркта, повторного стеноза и других патологий. Необходимо во время реабилитации придерживаться следующих правил:
После того, как состояние пациента стабилизировано, и когда он чувствует улучшение, ему разрешается вернуться к обычной жизни. Можно путешествовать любым удобным транспортом. Перед вступлением в половой контакт, по советам врачей, нужно принимать нитроглицерин, как собственно и перед иными видами нагрузки.
Восстановление трудоспособности зависит от состояния здоровья пациента и от условий труда. Если человек, например, работает менеджером в офисе, то он может достаточно быстро вернуться к своей работе. При тяжелой физической нагрузке рекомендуется не торопиться и продлить курс восстановления.
Дата публикации статьи: 14.07.2017
Дата обновления статьи: 21.12.2018
Из этой статьи вы узнаете: что такое стентирование сердца, сколько живут после этой операции, влияет ли она на продолжительность жизни. Ранний послеоперационный период, восстановление после стентирования и сердечная реабилитация.
– это хирургическая процедура, во время которой проводится расширение перекрытых или суженных коронарных артерий (основные кровеносные сосуды сердца) с введением в них специального «протеза» – стента.
Стент – это небольшая трубочка, стенки которой состоят из сетки. Он заводится в место сужения коронарной артерии в сложенном состоянии, после чего раздувается и поддерживает пораженный сосуд в открытом состоянии, служа своеобразным протезом для сосудистой стенки.
После стентирования следует довольно краткий послеоперационный период длительностью до 1–2 недель, связанный с самим проведением процедуры.
Дальнейшее восстановление и реабилитация зависят от заболевания, для лечения которого выполнялось стентирование, а также от степени поражения сердечной мышцы и наличия сопутствующей патологии. От этого же зависит прогноз, необходимость присвоения группы инвалидности, наличие ограничения трудоспособности. Подробнее об этом смотрите в следующих разделах статьи.
Сколько живут после стентирования
Точного ответа на этот вопрос дать нельзя. Прогноз ожидаемой длительности жизни после стентирования зависит не столько от самой операции, сколько от заболевания, по поводу которого она проводилась, и от степени поражения сердечной мышцы (то есть от сократительной функции левого желудочка). Но проведенные научные исследования обнаружили, что после стентирования в течение одного года живыми остаются 95% пациентов, трех лет – 91%, пяти лет – 86%.
Тридцатидневная смертность при инфаркте миокарда зависит от метода лечения:
- консервативная терапия – смертность 13%;
- фибринолитическая терапия – смертность 6–7%;
- стентирование – смертность 3–5%.
Прогноз у каждого конкретного пациента зависит от его возраста, наличия других заболеваний (сахарный диабет), степени поражения миокарда. Для его определения существуют различные шкалы, из которых наиболее широко распространена шкала TIMI. Общепризнанным является факт, что раннее проведение стентирования улучшает прогноз при инфаркте миокарда.

Проведение стентирования при стабильной ишемической болезни сердца не уменьшает опасность развития в будущем инфаркта миокарда, а также не увеличивает длительность жизни этих пациентов, по сравнению с консервативной медикаментозной терапией.
Инвалидность после стентирования
Само по себе проведение не является поводом для присвоения группы инвалидности. Но к ограничению трудоспособности может привести заболевание, для лечения которого применялась эта операция. Например:
- Инвалидность 3 группы присваивают пациентам со стенокардией или перенесенным инфарктом миокарда без развития тяжелого нарушения функций левого желудочка.
- Инвалидность 2 группы устанавливают пациентам со стенокардией или перенесенным инфарктом миокарда, у которых сердечная недостаточность ограничивает возможность к трудовой деятельности и передвижению.
- Инвалидность 1 группы присваивается больным, у которых инфаркт миокарда или стенокардия привели к тяжелой сердечной недостаточности, ограничивающей способность к самообслуживанию.

Ранний послеоперационный период
Сразу после окончания процедуры пациента доставляют в послеоперационную палату, где медицинский персонал внимательно наблюдает за его состоянием. Если сосудистый доступ осуществлялся через бедренную артерию, после операции больному нужно лежать в горизонтальном положении на спине с выпрямленными ногами в течение 6–8 часов, а иногда и дольше. Это связано с риском развития опасных кровотечений из места пункции бедренной артерии.
Существуют специальные медицинские устройства, позволяющие уменьшить длительность необходимого горизонтального пребывания в кровати. Они пломбируют отверстие в сосуде и уменьшают вероятность кровотечения. При их использовании лежать приходится 2–3 часа.
Для выведения контрастного вещества, введенного в организм во время стентирования, пациенту рекомендуется пить насколько возможно большое количество воды (до 10 стаканов в день), если у него нет к этому противопоказаний (таких как тяжелая сердечная недостаточность).
Если у пациента наблюдается боль в месте пункции артерии или в области грудной клетки, помочь могут обычные обезболивающие препараты – парацетамол, ибупрофен или другие средства.

Если стентирование проводилось по плановым показаниям, а не для лечения острого коронарного синдрома (инфаркт миокарда, нестабильная стенокардия), больного обычно на второй день выписывают домой, давая подробные инструкции о дальнейшем восстановлении.
Восстановление после стентирования
Восстановление после проведения стентирования сосудов сердца зависит от многих факторов, включая причину проведения заболевания, тяжесть состояния пациента, степень ухудшения функций сердца и места сосудистого доступа.
Уход за местом сосудистого доступа
Интервенционные процедуры проводят через бедренную артерию в паху или лучевую артерию на предплечье. Когда пациент выписывается домой, в соответствующем месте может оставаться повязка. Рекомендации по уходу за местом сосудистого доступа:
- На другой день после процедуры можно снять повязку с места пункции артерии. Легче всего сделать это в душе, где можно при необходимости ее намочить.
- После снятия повязки наклейте на эту область небольшой пластырь. В течение нескольких дней место введения катетера может быть черным или синим, слегка опухшим и немного болезненным.
- Мойте место введения катетера хотя бы один раз в день с водой и мылом. Для этого наберите мыльную воду в ладонь или смочите в ней мочалку и аккуратно промойте нужную область. Нельзя сильно тереть кожу в месте пункции.
- Когда вы не принимаете душ, сохраняйте область сосудистого доступа в сухом и чистом состоянии.
- Не наносите на кожу в месте пункции никаких кремов, лосьонов или мазей.
- Носите свободную одежду и нижнее белье, если сосудистый доступ осуществлялся через бедренную артерию.
- В течение одной недели не принимайте ванну, не посещайте баню, сауну или бассейн.
Физическая активность
Врачи дают рекомендации по восстановлению физической активности, учитывая место пункции артерии и другие факторы, связанные со здоровьем пациента. В первые два дня после стентирования советуют побольше отдыхать. В эти дни человек может чувствовать себя усталым и слабым. Можно прогуляться вокруг своего дома, а затем отдыхать.
- Нельзя напрягаться во время опорожнения кишечника в течение первых 3–4 дней после стентирования, чтобы предотвратить кровотечение из места пункции сосуда.
- В течение первой недели после стентирования запрещено поднимать вес более 5 кг, а также передвигать или тянуть тяжелые предметы.
- В течение 5–7 дней после процедуры нельзя выполнять напряженные физические упражнения, включая большую часть видов спорта – бег, теннис, боулинг.
- Можно подниматься по лестнице, но медленнее, чем обычно.
- В течение первой недели после операции постепенно повышайте физическую активность до того момента, когда она достигнет нормального уровня.
- В течение первых суток не поднимайте рукой, через которую выполнялось стентирование, более 1 кг.
- В течение 2 дней после процедуры нельзя выполнять напряженные физические упражнения, включая большую часть видов спорта – бег, теннис, боулинг.
- В течение 48 часов не пользуйтесь газонокосилкой, бензопилой или мотоциклом.
- В течение 2 дней после операции постепенно повышайте физическую активность до того момента, когда она достигнет нормального уровня.
После планового стентирования вернуться на работу можно примерно через неделю, если позволяет общее состояние здоровья. Если же операция проводилась по срочным показаниям при инфаркте миокарда, полное восстановление может занять несколько недель, поэтому на работу можно вернуться не раньше, чем через 2–3 месяца.
Если до выполнения стентирования сексуальная активность человека была ограничена возникновением боли в грудной клетке, вызванным недостаточным поступлением кислорода в миокард, после его проведения возможности занятий сексом могут увеличиться.
Реабилитация
После проведения стентирования и полного восстановления врачи настоятельно рекомендуют пройти сердечную реабилитацию, которая включает:
- Программу физических упражнений, которые улучшают сократительную функцию миокарда и благотворно влияют на всю сердечно-сосудистую систему.
- Обучение здоровому образу жизни.
- Психологическую поддержку.
Физические упражнения
Реабилитация после стентирования обязательно включает регулярную физическую активность. Исследования показали, что люди, начавшие после перенесенного инфаркта регулярно заниматься упражнениями и внесшие другие полезные изменения в свой образ жизни, живут дольше и имеют более высокое качество жизни. Без регулярных физических нагрузок тело медленно уменьшает свою силу и способность к нормальному функционированию.

Эта программа должна сочетать в себе упражнения, полезные для сердца (аэробные упражнения), такие как ходьба, бег трусцой, плавание или езда на велосипеде, а также упражнения на силу и растяжку, улучшающие выносливость и гибкость тела.
Лучше всего, когда программа физических упражнений составляется врачом лечебной физкультуры или реабилитологом.
Изменение образа жизни
Изменение образа жизни после стентирования – одна из самых важных мер, позволяющих улучшить прогноз у пациентов. Оно включает:
- Здоровое питание – помогает сердцу восстановиться, уменьшает риск развития осложнений и снижает возможность повторного образования атеросклеротических бляшек в сосудах. Рацион должен содержать большое количество фруктов и овощей, цельнозерновые продукты, рыбу, растительные масла, нежирное мясо, обезжиренные молокопродукты. Необходимо ограничить употребление соли и сахара, насыщенных и транс-жиров, отказаться от злоупотребления спиртными напитками.
- Прекращение курения. Курение приводит к значительному увеличению опасности развития ишемической болезни сердца, так как лишает его богатой кислородом крови и усиливает действие других факторов риска, включая повышенное артериальное давление, уровень холестерина и физическую неактивность.
- Нормализация веса – может помочь снизить артериальное давление, а также улучшить уровни холестерина и глюкозы крови.
- Контроль сахарного диабета – очень важная мера по сохранению здоровья для пациентов с этим заболеванием. Диабет лучше всего контролировать с помощью диеты, снижения веса, физической активности, приема лекарственных средств и регулярного мониторинга уровней глюкозы крови.
- Контроль артериального давления. Нормализовать артериальное давление можно с помощью снижения веса, диеты с низким употреблением соли, регулярных физических упражнений и приема гипотензивных препаратов. Это помогает предотвратить инфаркт миокарда, инсульт, болезни почек и сердечную недостаточность.
- Контроль холестерина крови.

Психологическая поддержка
Перенесенное стентирование, как и заболевание, ставшее причиной для его проведения, подвергают пациента стрессу. В повседневной жизни любой человек постоянно сталкивается со стрессовыми ситуациями. Справиться с этими проблемами ему могут помочь близкие люди – друзья и родственники, которые должны оказать психологическую поддержку. Можно обратиться к психологу, который может на профессиональном уровне помочь человеку справляться со стрессовыми событиями в жизни.
Медикаментозная терапия после стентирования
Прием лекарственных средств после стентирования обязателен, независимо от того, по какой причине оно проводилось. Большинство людей принимают препараты, снижающие риск тромбообразования, в течение года после операции. Обычно это комбинация низкой дозы аспирина и одного из следующих средств:
- Клопидогрель.
- Празугрель.
- Тикагрелор.

Длительность курса лечения клопидогрелем, празугрелем или тикагрелором зависит от типа имплантированного стента, составляя примерно около года. Аспирин в низкой дозе большинству пациентов нужно принимать до конца жизни.
Коронарное стентирование — один из самых щадящих и современных способов лечения суженных сосудов сердца в кардиохирургии. Оно позволяет расширить просвет сосудов, восстановить нормальное кровообращение и питание тканей, предупредить развитие инфарктов и инсультов.
Процедура выполняется быстро, проводится под местной анестезией, безболезненна для пациента.
Первая операция была проведена в конце семидесятых годов 20 столетия немецким кардиологом Андреасом Грюнцигом. Его пациентом стал молодой тридцатисемилетний мужчина, страдающий гипертонией и находившийся на грани инсульта.
Чтобы избавить его от сильной боли врач решил попробовать хирургическим путем расширить просвет сосудов с помощью простого надувного баллончика, изготовленным буквально из подручных средств. Эксперимент был удачным. Катетеризация сердца, проведенная после 20 лет, показала, что пролеченная артерия до сих пор остается открытой.
Такой метод позднее получил название баллонной дилатации. Затем он был усовершенствован и в современной кардиохирургии начали применять новые типы конструкций — стенты.Современное стентирование
Разработки Грюнцига легли в основу зарождения метода и стали опорой для создания современных способов проведения операции для расширения сосудов.
В настоящее время только в Германии стентирование было выполнено более 2 млн пациентам. Успешно практикуется этот метод и в нашей стране .Что представляет собой стент?
 Стентом называется специальная упругая конструкция в форме цилиндрического каркаса, изготовленная из металла или пластика. В организме он обеспечивает расширение определенного участка для лучшей проходимости жидкости. В данном случае речь идет об установке в артерию для налаживания кровотока, но может устанавливаться также в кишечник, пищевод, мочеточник и желчевыводящие пути.
Стентом называется специальная упругая конструкция в форме цилиндрического каркаса, изготовленная из металла или пластика. В организме он обеспечивает расширение определенного участка для лучшей проходимости жидкости. В данном случае речь идет об установке в артерию для налаживания кровотока, но может устанавливаться также в кишечник, пищевод, мочеточник и желчевыводящие пути.
Виды стентов
В хирургической практике они подразделяются на следующие типы.
Голометаллические
Успешно применяются в острых ситуациях (инфаркт миокарда, нестабильная стенокардия), для лечения стенозов крупных корональных артерий сердца с низким риском рестеноза (повторного сужения). Изготавливаются из различных металлических сплавов — тантала, нитинола, иридия, платины, сплавов кобальта.
С нанесением лекарственного покрытия
Нашли широкое применение в хирургической терапии ишемической болезни сердца. Цитостатик (лекарственное покрытие) препятствует развитию осложнений — реокклюзии и рестеноза. Подразделяются на разные виды :
- Конструкции четвертого поколения (скафолды) — наиболее современные и актуальные для кардиохирургии. Основным их преимуществом является полное рассасывание. Диаметр просвета сосудов остается практически идентичным физиологичному размеру.
- Конструкции третьего поколения изготавливаются с саморассасывающимся полимерным покрытием или без такового. Лекарство тогда фиксируется на пористой стенке конструкции, постепенно высвобождая его в организм. С ними работают большинство Европейских клиник.
- Стенты второго поколения (биосовместимые) показывают не плохие результаты в лечении стенозов корональных сосудов, имеют низкий процент риска развития тромбоза. Часто используются в России.
- Конструкции первого поколения почти не используются из-за частого возникновения осложнений — ранних и поздних тромбозов, микроаневризм, развития инфаркта.
Кроме того, коронарные стенты подразделяются на :
- Проволочные — выполненные из одной тонкой проволоки.
- Кольцевые — собранные из отдельных звеньев.
- Сетчатые — в виде плетенной сетки.
- Тубулярные — из цилиндрической трубки.
Преимущества
 По сравнению с другими хирургическими методами стентирование обладает явными преимуществами
:
По сравнению с другими хирургическими методами стентирование обладает явными преимуществами
:
- Главное из них состоит в том, что операция относится к малоинвазивной хирургии. Врачу не требуется вскрывать грудину, как при проведении открытых оперативных вмешательств на сердце. Процесс осуществляется через маленький прокол на коже (около 2 мм) в месте введения катетера.
- Процедура проводится с введением местной анестезии. Пациент на протяжении всего времени пребывает в сознании. Это исключает возможные осложнения и побочные действия связанные с введением глубокого наркоза.
- Не нужно длительно пребывать в условиях стационара. Пациента выписывают домой уже на 3-4 день.
- Высокая результативность — примерно в 80-95% случаев (в зависимости от типа стенда и покрытия).
Недостатки
Недостатками метода являются :
- Риск развития осложнений (инфаркт, тромбообразование и т.д.) и рестеноза (в 15% случаев из 100%). Пациентам с высоким процентом развития риска рестеноза рекомендуется установка конструкций с лекарственным покрытием.
- Не смотря удобство процедуры, процесс установки достаточно трудоемкий, особенно если есть большие отложения кальция в организме.
- Недостатком метода также является его ограниченное применение в кардиохирургии. Невозможно его применение в случае выявления продленного сужения сосудов, поражения артерий в месте разветвления. Невозможна установка стента в мелких кровеносных сосудах сердца.
Показания и противопоказания
 Операция может назначаться
в следующих случаях:
Операция может назначаться
в следующих случаях:
- Инфаркт миокарда в острой стадии (первые часы его развития).
- Прогрессирование стенокардии с частыми непрогнозируемыми приступами, а также ранняя постинфарктная стенокардия, когда приступы повторяются на фоне лечения инфаркта миокарда.
- Для поддержания искусственного кровотока после шунтирования. В течение 10 лет он имеет свойство сужения.
- Осложнения после ранее установленного стента (рестеноз, тромбоз).
Противопоказания:
Относительными противопоказаниями могут стать :
- Диффузное поражение коронарного русла
- Дыхательная и почечная недостаточность в тяжелой форме.
- Нарушения свертываемости крови.
- Диаметр артерии меньше 3 мм.
- Аллергия на йод и йодосодержащие препараты. В этом случаем перед оперативным вмешательством пациенту может назначаться медикаментозная терапия, снижающая риск осложнений.
Подготовка к операции
Перед операцией больному назначаются все необходимые анализы и обследования, позволяющие оценить физиологическое состояние больного, оценить характер кровоснабжения пораженной области, степень сужения артерий и их закупорку, скорость кровотока и т.д. Сюда относятся:
- Осмотр и подробное изучение анамнеза. Врач собирает данные о наличие хронических заболеваний, проведенных медицинских вмешательствах, перенесенных болезнях сердца и т.д.
- Общий анализ крови и мочи, биохимия, коагулограмма, анализ крови на ВИЧ и гепатит.
- Диагностика сердечной деятельности и сосудов: эхокардиография, ЭКГ, доплеровское картирование, холтеровское мониторирование, МРТ, компьютерная томография сердца, УЗИ (доплерография и дуплексное исследование), коронарная ангиография.
Правила подготовки
Накануне проведения процедуры врач просит пациента выполнить ряд несложных правил :
- Последний прием пищи должен быть не позднее 8-9 часов вечера. Накануне нельзя есть ничего жирного, копченого, соленого, употреблять газированные сладкие напитки и алкоголь. Ужин должен быть легким, а утром разрешается пить только простую воду.
- Заранее назначаются препараты для разжижения крови (аспирин), снижающие частоту ишемических осложнений. Также может назначаться клопидогрел, тикарелор, тиклопидин и другие ингибиторы P2Y12-рецепторов тромбоцитов
- Больной обязательно должен поставить в известность врача о приеме медикаментозных средств и их дозировке. Возможно, что часть из них придется временно отменить. Важно также сообщить о наличии аллергии на местные анестетики и йод.
- Перед процедурой нужно будет снять контактные линзы и украшения (цепочки, серьги, кольца).
- Прокол для введения катетера будет сделан на руке или ноге. Если планируется сделать прокол в области паха нужно будет сбрить волосы в этой области.
Как выполняется операция
Процедура выполняется в несколько этапов :
- Вначале врач налаживает мониторинг физиологически-важных функций организма (наблюдение за АД и частотой дыхания, ЭКГ).
- За 25-30 минут до начала процедуры проводится премедикация, вводятся седативные препараты.
- Пациент ложится на стол, врач обрабатывает область прокола, дезинфицирует, вводит местный анестетик. Процесс проводится под местной анестезией. Больной на протяжении всего времени будет находиться в сознании и четко следовать указаниям врача.
- Внутривенный доступ осуществляется через общую бедренную артерию (трансфеморально) или через лучевую артерию предплечья (трансрадиально).
- После пункции в артерию вводят проводник с диагностическим катетером и доводят его до восходящей аорты. Затем по проводнику устанавливается баллонный катетер в месте суженной артерии и надувается специальным шприцем. При раздувании баллона атеросклеротическая бляшка придавливается к стенке сосуда, просвет увеличивается. Процедура безболезненна и проводится под рентгенологическим контролем.
- После этого врач приступает к трансплантации стента. Для этого установленный баллонный катетер извлекается, а на его место устанавливается новый катетер со стентом. Баллон снова раздувают под определенным давлением и извлекают из артерии. Стент образует надежный вспомогательный каркас, помогающий артерии оставаться открытой.
- После процедуры пациента переводят в блок интенсивного наблюдения, а потом переводят в палату, где он назодится до выписки.
Реабилитационный период
Как правило, пациента выписывают из больницы на 2-3 сутки. После операции очень важно соблюдать все рекомендации лечащего врача, чтобы восстановление прошло успешно.
- В первые несколько дней после стационара следует ограничить физические нагрузки, не поднимать тяжести.
- В течении двух суток рекомендовано обильное питье, чтобы очистить организм от остатков анестезии и контрастного вещества.
- Нельзя в течении первых суток принимать душ.
- Важно больше отдыхать, набираться сил и следить за правильным питанием.
Диета
Рацион питания должен быть легким, полезным и сбалансированным. Диета должна быть направленной на регулировании веса и уровня холестерина в крови. Это очень опасные факторы
, провоцирующие сердечные заболевания.
Диета должна быть направленной на регулировании веса и уровня холестерина в крови. Это очень опасные факторы
, провоцирующие сердечные заболевания.
Принципы диеты
- Исключение из рациона жирной, высококалорийной пищи. Продукты должны содержать минимальное количество животных жиров. Исключаются: баранина, свинина, сметана, полуфабрикаты, сало.
- Сократить потребление сахара и соли.
- Ограничить потребление рафинированных углеводов (сладости, выпечка).
- Исключить потребление различных соусов и добавок (маргарин, кетчуп, майонез). Заменить сливочное масло на растительное.
- Нельзя употреблять черный чай и кофе. Их можно заменить на цикорий, слабый зеленый и травяные чаи.
- Необходимо добавлять в рацион больше свежих фруктов и овощей, круп, овощных супов, рагу и салатов, нежирные сорта мяса, морепродукты, компоты, ягодные морсы, кефир, ацидофилин, хлебцы.
- Рекомендуется отказаться от копченых, соленых, жареных блюд. Пищу предпочтительней готовить в духовке или в пароварке.
- Питаться нужно дробно (небольшими порциями по 5-6 раз в день). Последний прием еды за три часа до сна.
Лекарственная терапия
Назначение препаратов необходимо для укрепления организма, хорошей реабилитации, профилактики тромбообразования и других возможных осложнений. Как правило, к ним относятся:
- Аспирин — на длительный срок.
- Клопидогрел или другие схожие препараты (Кардутол, Агрегаль, Тромбекс, Трокен).
- Статины в случае повышенного уровня холестерина.
- Общеукрепляющие витаминно-минеральные комплексы для сердца.
Физические упражнения
Умеренные физические нагрузки полезны при сердечных заболеваниях. Они способствуют замедлению развития атеросклероза, нормализуют АД, тренируют сердечную мышцу , укрепляют организм, помогают поддерживать в норме вес.
Интенсивность и режим тренировок подбираются индивидуально в зависимости от физиологического состояния больных. В период восстановления полезны курсы ЛФК, ходьба, посещение бассейна, езда на велосипеде.
Осложнения
Как и при любом другом проведении операции, во время стентирования возможно развитие осложнений .
- Интраоперационные осложнения (возникающие в процессе работы): приступ стенокардии, инфаркт миокарда, нарушения сердечного ритма, аллергические реакции на лекарства. Примерно в 1,5% случаев возможно развитие кровотечения.
- Ранние послеоперационные осложнения: тахикардия, аритмия, гематома в области прокола, тромбоз, аневризма, инфаркт.
- Поздние осложнения: инфаркт, тромбоз, рестеноз.
Вероятность летального исхода — 0,1%. Что интересно, согласно статистике, ежегодно в мире умирает 0,3% женщин в родах, а 9,3% смертей приходится на случаи ДТП. Поэтому процент довольно низкий .
Где сделать операцию
Стентирование коронарных артерий можно сделать на платной и бесплатной основе .
- Чтобы получить услугу на бюджетной основе нужно обратиться в городскую поликлинику по месту жительства к терапевту или кардиологу и подробно узнать про условия. Некоторые клиники предоставляют медицинскую услугу по квотам. В Москве, например, можно обратиться по квоте в Российский кардиологический научно-производственный комплекс.
- На платной основе в России можно сделать операцию в Московском Центре сердечно-сосудистой хирургии им. Бурденко, в Медицинском центре GMS Clinic, НИИ СП им. И.И. Джанелидзе в Санкт Петербурге и других медицинских учреждениях. Средняя стоимость составляет 100-136 тысяч рублей.
- Предоставляют такую услугу и в других странах, например в Израильской клинике Асаф ха Рофе. Стоимость операции здесь составляет 13 тысяч долларов, включая три стента. Распространено стентирование в клиниках Южной Кореи — Госпитале Гиль при Гачонском университете в городе Инчон, Медкомплексе Ильсан при университете Донгук в городе Коянг, а также во многих учреждениях Германии, где стоимость стентирования доходит до 10000 евро. Не смотря на столь высокую цену, пациенты оставляют очень положительные отзывы о лечении в Европейских клиниках.
Прогноз
Эффективность коронарного стентирования достаточно высокая. Процедура достаточно современная, безболезненная, инвазивная, занимает немного времени , имеет положительные отзывы. Это делает ее востребованной в сфере кардиологии.
Что касается отдаленных прогнозов, то они напрямую зависят от качества проведенной процедуры, типа стента и восстановительной терапии, которое получит больной. Рестеноз происходит примерно в 15% случаев.
В отличие от проведения открытой хирургической операции под глубоким наркозом, стентирование длится всего 30-40 минут и практически не имеет осложнений.Современный подход к лечению ИБС (стенокардии и инфаркта миокарда)
Лекарства, назначаемые при стенокардии, служат цели профилактики инфаркта миокарда и противодействуют прогрессированию атеросклероза сосудов и росту бляшек, но не могут ликвидировать уже имеющиеся значимые сужения (стенозы) и закупорки (окклюзии) сосудов.
Восстановление коронарного кровотока по сосудам возможно двумя путями. В обход суженных сосудов могут вшиваться собственные сосуды пациента, взятые из других анатомических областей — так называемые шунты. Эта операция — аортокоронарное шунтирование — представляет собой серьезное вмешательство на открытом сердце с применением наркоза и искусственного кровообращения.
Однако, есть альтернативные — эндоваскулярные (внутрисосудистые) методы лечения стенокардии и инфаркта миокарда. Зачастую нормальный кровоток по сосудам сердца можно восстановить, не прибегая к операции такого объема. Современные технологии позволяют расширить сужение сосуда изнутри его просвета . Эта процедура — коронарная ангиопластика — (коронаропластика) и стентирование — выполняется на таком же оборудовании, как и коронарная ангиография. но с использованием более сложного инструментария. Ни разрезов, ни наркоза при ее проведении не требуется.
Если у Вас или Ваших близких развился инфаркт миокарда, и врач скорой помощи считает необходимой срочную госпитализацию, по возможности настаивайте на выборе такого лечебного учреждения, где может быть экстренно выполнена коронарная ангиопластика и стентирование сосуда, закупорка которого привела к развитию инфаркта. Эта операция, выполненная вовремя (как можно раньше), в первые часы от момента развития инфаркта миокарда, способна значительно ограничить его зону в сердечной мышце, а зачастую добиться и обратного хода событий, предотвратить его.
Как и при коронарографии, в ходе коронарной ангиопластики специальный катетер вводится в сосуд на бедре или руке под местным обезболиванием и проводится к месту сужения коронарной артерии (стеноза) (рис. 14-16).



 Катетер снабжен баллончиком
(рис. 17), который при расширении раздавливает атеросклеротическую бляшку, создающую препятствие кровотоку. Размер баллончика подбирается специально в соответствии с размером пораженного сосуда и протяженностью суженного участка (рис. 18).
Катетер снабжен баллончиком
(рис. 17), который при расширении раздавливает атеросклеротическую бляшку, создающую препятствие кровотоку. Размер баллончика подбирается специально в соответствии с размером пораженного сосуда и протяженностью суженного участка (рис. 18).
Восстановление нормального кровотока подтверждается введением рентгеноконтрастного вещества и повторными рентгеновскими снимками — контрольной коронарографией (рис. 19-20).
Более надежным способом восстановления и удержания нормального просвета сосуда в зоне сужения, а, значит, и кровотока по нему, является использование коронарного стента . Стент представляет собой небольшой трансформируемый сетчатый металлический каркас, который смонтирован на таком же баллончике, каким выполняется ангиопластика (рис. 22).
После проведения в зону бляшки баллончик со стентом расширяется до нормального диаметра сосуда, и стент прижимается к его стенкам (рис. 23). Имплантированный стент остается в сосуде постоянно, форму свою больше никогда не меняет, сохраняя просвет сосуда открытым (рис. 24). Эта операция называется коронарным стентированием . Сегодня в подавляющем большинстве случаев ангиопластика и стентирование выполняются одновременно. Т.е. как самостоятельная операция ангиопластика (баллонное расширение сосуда) используется реже, а значительно чаще осуществляется в ходе стентирования.



Прекращение приступов загрудинных болей после коронарной ангиопластики и стентирования происходит сразу же. Эти внутрисосудистые операции не требуют реабилитации, не нужен постельный режим, и пациент выписывается к активной деятельности уже через несколько дней.
Организацию лечения в клиниках Санкт-Петербурга, Москвы и других городов России ведущими специалистами в области ангиопластики и стентирования сосудов обеспечивает компания «ЭКСТЕН МЕДИКАЛ» .
Аортокоронарное стентирование
Стентирование сердца - метод малотравматичного хирургического лечения атеросклероза коронарных артерий. Операция стентирования дает возможность восстановить просвет сосуда, пораженного атеросклерозом, и тем самым вернуть полноценное кровоснабжение сердца.
 Как проходит операция стентирования
Как проходит операция стентирования
Хирургическое вмешательство проводится под местным обезболиванием, так как операция является практически бескровной и безболезненной. Пациент остается в полном сознании и контактирует с врачом, выполняя его просьбы.
Коронарография
Через прокол в области бедра в бедренную артерию вводится катетер, который с током крови достигает коронарных артерий. Далее через катетер подается контраст. Он необходим для того, чтобы на серии рентгеновских снимков коронарные артерии стали видны.
Данное обследование может проводиться как непосредственно во время операции в качестве первого этапа, так и заблаговременно. Во время коронарографии врач получает информацию о расположении и степени и продолжительности сужения сосуда.
Стентирование коронарных артерий
 Далее в катетер вводится проводник, на конце которого находится сжатый крошечный баллончик, продетый в стент, как в кольцо. Стент представляет собой полую металлическую трубку - прочную, и в то же время эластичную. Его стенки имеют сетчатое строение.
Далее в катетер вводится проводник, на конце которого находится сжатый крошечный баллончик, продетый в стент, как в кольцо. Стент представляет собой полую металлическую трубку - прочную, и в то же время эластичную. Его стенки имеют сетчатое строение.
Под контролем рентгена и электрокардиограммы стент вместе с баллоном вводится в суженный участок сосуда, после чего баллон раздувается. В этот момент свернутый стент разворачивается и вжимается в стенки артерии, расширяя их. В расправленном состоянии стент фиксируется в сосуде, в дальнейшем выполняя роль своеобразного каркаса.
После того как врач убедится, что стент установлен и хорошо зафиксирован, проводник и катетер удаляются из бедренной артерии, на ногу накладывается повязка.
Преимущества стентирования коронарных артерий

Преимущества коронарного стентирования в Южной Корее
Русскоязычные пациенты могут пройти стентирование сосудов сердца у лучших кардиохирургов Азии.
Операция стентирования в Корейских клиниках проводится в интегрированной операционной, оснащенной современным эндоскопическим оборудованием.
Для стентирования сосудов сердца в Корее применяются стенты с лекарственным покрытием ведущих мировых производителей, которые подбираются индивидуально для каждого пациента, исходя из анатомических особенностей пораженного сосуда.
В результате лечения, проведенного в Республике Корея, у 95% пациентов исчезают приступы стенокардии, улучшается переносимость физических нагрузок, улучшается качество жизни.
Если Вы хотите пройти операцию стентирования сердца в одном из кардиологических центров Южной Кореи, Вы можете получить консультацию врача уже сегодня. Для этого заполните форму заявки, отправьте ее нам и дождитесь обратного звонка или письма. Мы постараемся ответить Вам в течение рабочего дня.
Операция стентирования сосудов сердца: что важно знать о ней?
Сердце является мощным насосом, который обеспечивает циркуляцию крови в нашем организме. С кровью, к тканям и органам поступают кислород и питательные вещества, без которых, в свою очередь, их жизнедеятельность была бы невозможна.
Для совершения этой важной работы, сердцу нужно немалое количество кислорода, за доставку какового отвечает система коронарных артерий. Патологические изменения состояния сосудов всегда ведут к ухудшению кровоснабжения сердца и к развитию очень серьезных сердечно-сосудистых заболеваний.
Одно из них атеросклероз — это наиболее развитое хроническое заболевание, которое поражает артерии. Понемногу растущие атеросклеротические бляшки на внутренней оболочке сосудистой стенки, множественные или одиночные, являются, холестериновыми отложениями.
Кальциноз стенки сосуда и разрастание в артерии соединительной ткани доводят до сужения просвета вплоть до полного запустевания артерии, медленно прогрессирующей деформации и тем самым вызывают хроническую, медленно нарастающую недостаточность кровоснабжения органа, питаемого через пораженную артерию.
Многие кардиологи имеют много передовых методов оперативного лечения. Но до того, как появились внутрисосудистые методы лечения, единым хирургическим методом лечения ишемической болезни сердца был метод коронарного шунтирования. В настоящее время многим пациентам удается избегать хирургического вмешательства благодаря использованию малотравматичных и эффективных методов, таких как стентирование сосудов сердца.
В чем заключается сущность стентирования
Стент это металлическая тонкая трубочка, которая состоит из проволочных ячеек и ее раздувают специальным баллоном. Баллон вводят в пораженный сосуд, расширяясь, он вжимается в стенки сосуда и увеличивает его просвет. Вот так исправляется кровоснабжение сердца.
На этапе диагностики выполняется коронарная ангиография, которая позволяет определить месторасположение, характер и степень сужения коронарных сосудов.
Затем в операционной, под рентгеновским контролем проводят операцию, постоянно регистрируя кардиограмму пациента. При операции не требуется осуществлять разрезы, она проводится под местным обезболиванием.
Сквозь сосуд на руке или бедре в устье суженной коронарной артерии вводится специальный катетер, сквозь него проводится металлический тонкий проводник под наблюдением на мониторе. Этот проводник снабжают баллончиком соответствующего размеру суженного участка. На баллончике в сжатом состоянии смонтирован стент, который  сочетаем с тканями и органами человека, упругий и гибкий, умеющий подстроиться под состояние сосуда. Баллончик введен на проводнике раздувается, стент расширяется и вдавливается во внутреннюю стенку.
сочетаем с тканями и органами человека, упругий и гибкий, умеющий подстроиться под состояние сосуда. Баллончик введен на проводнике раздувается, стент расширяется и вдавливается во внутреннюю стенку.
Для уверенности в правильности расширения стента, баллон раздувается по несколько раз. Потом баллон сдувают и удаляют из артерии вместе с катетером и проводником. В свою очередь стент остается для сохранения просвета сосуда. В зависимости от величины пораженного сосуда могут использовать один или несколько стентов.
Стентирование сосудов сердца: отзывы
Обычно по многочисленным отзывам результаты операции являются хорошими, риск осложнений после её наименьший и она является относительно безопасной. Все же в некоторых случаях вероятна аллергическая реакция организма на вещество, которое вводится в процессе операции для рентгеновского наблюдения.
Случаются также кровотечения или гематомы в месте пункции артерии. С целью профилактики осложнений больного оставляют в отделении интенсивной терапии с обязательным соблюдением постельного распорядка. Уже через некоторое время, после того, как заживет ранка в месте пункции, прооперированного пациента выписывают из стационара. Пациент может вернуться к привычному образу жизни и периодически наблюдаться у доктора по месту жительства.
У операции стентирование сосудов сердца стоимость довольно высока. Это разъясняется тем, что для проведения операции использует дорогие лекарственные препараты и современное медицинское оборудование. Благодаря стентированию сосудов сердца пациенты получают возможность жизнь нормальной жизнью.
Но все же, стоит помнить, что даже при самых безупречных методах кардиохирургии не отменяют необходимости заботливо относиться к своему здоровью. Нужны систематические физические нагрузки, соразмерные физическим возможностям и возрасту, рациональное питание, свежий воздух, ограничение употребления продуктов, которые содержат холестерин.
Дата публикации статьи: 01.07.2017
Дата обновления статьи: 21.12.2018
Из этой статьи вы узнаете: что такое стентирование коронарных артерий, при каких заболеваниях оно проводится. Виды стентов, подготовка к стентированию и его выполнению. Послеоперационный период.
Стентирование артерий – это процедура по имплантации стентов в их просвет с целью восстановления кровотока по суженным или перекрытым сосудам.
Коронарный стент – это медицинское устройство, строением напоминающее полую трубку небольшого диаметра, стенки которой состоят из металлической или пластиковой сетки. Стент заводится в артерию в сложенном состоянии, под контролем рентгена размещается в месте сужения сосуда. Затем врачи раздувают его с помощью баллона. Стент, расправляясь под давлением, и восстанавливает кровоток по нему.
Процесс установки стента в коронарную артерию. Нажмите на фото для увеличения
Стентирование венечных (другое название – коронарных) артерий проводится достаточно часто, его применяют для лечения ишемической болезни сердца, вызванной сужением просвета сосудов атеросклеротической бляшкой. Эта процедура – вместе с коронарографией и ангиопластикой – входит в состав чрескожных коронарных вмешательств.
Проводят кардиохирурги или интервенционные кардиологи.
Показания для стентирования
Стентирование артерий проводят для расширения их просвета, который может быть блокирован или сужен атеросклеротическими бляшками. Эти бляшки состоят из жиров и холестерина, накапливающихся внутри сосудистой стенки.
 Сужение артерии из-за атеросклеротической бляшки
Сужение артерии из-за атеросклеротической бляшки
Стентирование может использоваться для лечения:
- Блокады коронарной артерии во время или после инфаркта миокарда.
- Блокады или сужения одной или нескольких коронарных артерий, которые могут привести к нарушению функционирования сердца (сердечной недостаточности).
- Сужения сосудов сердца, которое может ограничить кровоток и вызвать тяжелую стенокардию (боль в грудной клетке), не устраняющуюся применением лекарственных средств.
Следует учитывать, что стентирование у пациентов со стабильной ишемической болезнью сердца (стенокардия напряжения) не может улучшить их прогноз, хотя способно облегчить клиническую картину и увеличить качество жизни. Некоторым пациентам больше подходит не стентирование, а шунтирование коронарных артерий – операция на открытом сердце, при которой кардиохирурги создают обходной путь, позволяющий кровотоку миновать место сужения сосудов.
Противопоказания
Для стентирования, проводящегося с целью лечения инфаркта миокарда, абсолютных противопоказаний нет.
В плановых ситуациях врачи должны взвесить все плюсы и минусы стентирования по сравнению с оптимальной медикаментозной терапией или шунтированием. Многочисленные сопутствующие заболевания могут повысить риск осложнений, из-за чего этим пациентам в большей степени подходит медикаментозная терапия.
Так как для предотвращения тромбоза после стентирования решающее значение имеет прием антитромбоцитарных препаратов, при принятии решения о проведении стентирования врачи должны также учитывать ответы на следующие вопросы:
- Есть ли вероятность, что в скором будущем пациенту будет необходимо хирургическое вмешательство? Нужно учитывать, что при приеме антитромбоцитарных препаратов увеличивается риск кровотечений, а при их отмене – опасность тромбоза стента.
- Сможет ли пациент соблюдать рекомендации по антитромбоцитарной терапии (и есть ли у него достаточно денег для этого).
- Существуют ли противопоказания к приему антитромбоцитарных препаратов?
Виды стентов
Первое стентирование сосудов сердца было проведено в 1986 году во Франции. С того времени было создано много различных стентов, которые разделяют на следующие типы:
- Стенты из оголенного металла (BMS – Bare-Metal Stents) – это изделия первого поколения, при использовании которых наблюдался достаточно высокий риск повторного сужения сосудов. Примерно четверть коронарных артерий, в которые они были установлены, в течение 6 месяцев закрывались снова.
- Стенты с лекарственным покрытием (DES – Drug Eluting Stent) – покрыты лекарственным средством, которое постепенно высвобождается в просвет сосуда, помогая предотвратить рост соединительной ткани в стенках артерии. Это помогает сосуду оставаться гладким и открытым, обеспечивая хороший кровоток и уменьшая риск его повторного сужения. Однако при использовании DES увеличивается вероятность тромбоза стента, поэтому больным необходимо особенно тщательно соблюдать рекомендации врача по антитромбоцитарной терапии.
- Биоинженерные стенты (Bio-engineered Stent) – покрыты антителами, которые притягивают к себе эндотелиальные клетки, выделяющиеся костным мозгом. Эти клетки помогают ускорить образование здорового эндотелия внутри стента, что уменьшает риск раннего и позднего тромбоза.
- Биодеградируемые стенты (BVS – Bio-Vascular Scaffold) – состоят из растворяющегося в организме каркаса с покрытием, которое высвобождает лекарственное средство, помогающее предотвратить рост соединительной ткани в стенках артерии.
- Стенты с двойным покрытием (DTS – Dual Therapy Stent) – последнее поколение стентов, объединяющее преимущества DES и биоинженерных изделий. DTS имеют покрытие как внутри, так и снаружи, благодаря чему они уменьшают вероятность образования тромбов и развития воспаления, а также помогают процессу заживления артерии. Поверхность стента, контактирующая с сосудистой стенкой, содержит препарат, который помогает устранить ее воспаление и отек. Сторона, обернутая к кровотоку, покрыта антителами, способствующими естественному заживлению артерии.
 Стенты различных форм
Стенты различных форм
Подготовка к стентированию
При проведении планового стентирования коронарных артерий нужно обсудить со своим врачом рекомендации по предоперационной подготовке. Обычно они включают следующие советы:
- Если вы принимаете любые кроворазжижающие препараты (варфарин, ксарелто или другие антикоагулянты), то вам, возможно, понадобится прекратить их прием за 2–3 дня до стентирования (чтобы предотвратить чрезмерное кровотечение из места сосудистого доступа).
- Если вы принимаете инсулин или таблетированные сахароснижающие препараты для лечения сахарного диабета, вам может понадобиться изменить время их приема. Прием некоторых из них придется отменить за 48 часов до операции. Эти вопросы следует обсудить с врачом.
- Вас могут попросить ничего не есть и не пить за 8 часов до стентирования.
- Вас могут попросить побрить пах с двух сторон.
Пациенту обычно проводят электрокардиографию, эхокардиографию и лабораторное обследование. Для того чтобы узнать, в какое место необходимо установить стент, проводится коронарография – визуализация коронарных артерий с помощью введения контраста с последующим рентгенологическим исследованием. Коронарография может выполняться как непосредственно перед стентированием, так и за некоторое время до его проведения.
 Коронарография. Нажмите на фото для увеличения
Коронарография. Нажмите на фото для увеличения
Ход операции
Стентирование проводится в операционной, оборудованной ангиографом – рентгеновской установкой, позволяющей врачу получать изображение артерий в режиме реального времени. Пациент во время стентирования лежит на спине на специальном столе, к его грудной клетке и конечностям присоединяют электроды, позволяющие наблюдать за электрокардиограммой. Для постоянного и надежного венозного доступа проводят катетеризацию вены на предплечье.
Во время выполнения процедуры пациент обычно находится в сознании. Достаточно часто ему внутривенно вводят седативные препараты, которые делают его сонливым и спокойным, но все же сохраняют способность к сотрудничеству с медицинским персоналом.
 Процесс стентирования
Процесс стентирования
Коронарное стентирование проводят через бедренную или лучевую артерию, которые, соответственно, проходят в паху или на предплечье.
Последовательность действий врачей по установке стентов:
- Место сосудистого доступа обрабатывают раствором антисептика и накрывают стерильным бельем. Затем проводят местную анестезию, позволяющую практически безболезненно пунктировать бедренную или лучевую артерию иглой.
- Через иглу в просвет сосуда вводят тонкий проводник, подобный металлической проволоке. Затем иглу извлекают, после чего по проводнику в артерию заводят интродьюсер – специальный короткий катетер большого диаметра, через который будут вводиться все остальные инструменты.
- После удаления проводника через интродьюсер врач заводит длинный и тонкий катетер со стентом в сложенном состоянии на конце. Он медленно продвигает катетер по направлению к сердцу. После попадания катетера в устье коронарной артерии врач вводит контрастное вещество и делает рентгеноскопию, чтобы точно увидеть место, куда нужно установить стент.
- Стент медленно продвигается по артерии до нужного места. После подтверждения правильного расположения стента врач раздувает его с помощью баллона, прижимая атеросклеротическую бляшку к стенкам сосуда.
- Иногда пациенту необходимо стентирование нескольких мест сужения в одной или больше артериях. В таких случаях в их просвет заводится новый стент, и вся процедура повторяется.
- После завершения операции катетер и интродьюсер удаляют из сосуда, после чего врач сильно прижимает это место на 10–15 минут, а затем накладывает давящую повязку. Существуют специальные устройства, которые могут «заклеить» отверстие в бедренной артерии, в таких случаях давление не требуется. Также доступны специальные манжеты, которые при раздувании сжимают пунктированную лучевую артерию.
Послеоперационный период
В послеоперационном периоде пациента переводят в палату, где медицинский персонал осуществляет наблюдение за его состоянием, измеряя артериальное давление и частоту сердечных сокращений, контролируя мочеиспускание.
Если стентирование проводилось через бедренную артерию, пациенту после вмешательства нужно лежать на спине, не сгибая соответствующую ногу, в течение примерно 6 часов. Точное время необходимого соблюдения горизонтального положения в каждом конкретном случае указывает врач. Сократить длительность лежачего положения можно с помощью применения специальных устройств, «заклеивающих» пункционное отверстие в артерии. В таких случаях пребывать в горизонтальном состоянии приходится около 2 часов.
Если стентирование выполнялось через лучевую артерию, пациент сразу же после процедуры может сидеть в кровати. Ходить ему разрешают через несколько часов.
Так как контраст, вводимый во время операции для визуализации коронарных артерий, выводится из организма через почки, сразу же после возвращения в палату пациенту рекомендуют пить достаточно большое количество воды, что стимулирует мочеиспускание.
Обычно больного после планового стентирования из больницы выписывают на следующий день, дав подробные рекомендации по восстановлению в домашних условиях, дальнейшей медикаментозной терапии и изменению образ жизни.
Возможные осложнения
Осложнения, которые могут возникнуть во время или после стентирования коронарных артерий:
- Кровотечение или кровоизлияние в месте введения интродьюсера – развиваются у 5% пациентов.
- Повреждение артерии, в которую вводился интродьюсера, – наблюдается у менее 1% пациентов.
- Аллергические реакции на контраст, вводимый во время процедуры, – развиваются у менее 1% пациентов.
- Повреждение артерии в сердце – развивается реже, чем в 1 случае на 350 процедур.
- Сильное кровотечение – возникает у менее 1% пациентов.
- Инфаркт миокарда, инсульт или остановка сердца – эти тяжелые осложнения развиваются реже чем у 1% пациентов.
 Инфаркт миокарда
Инфаркт миокарда
Восстановительный период
В течение нескольких дней после стентирования у пациента может наблюдаться дискомфорт в грудной клетке и боль в области сосудистого доступа. Если нужно, для обезболивания можно принять парацетамол.
В течение недели после процедуры нельзя поднимать тяжести, управлять автомобилем и заниматься спортом.
В течение 1–2 недель нельзя принимать ванну, посещать сауну, баню или бассейн. Мыться можно в душе, начиная со следующего дня после стентирования.
Если стентирование проводилось в плановых условиях, на работу можно вернуться через неделю.
Медикаментозная терапия после стентирования
Стент – это инородное тело внутри организма. Хотя эти устройства специально делаются из максимально биосовместимых материалов, их свойства не полностью совпадают с естественными тканями сосудов. Поэтому в сосудистой стенке вокруг стента повышается риск развития воспалительного процесса, а на внутренней его поверхности, контактирующей с кровью, увеличивается опасность тромбообразования. Эти процессы могут привести к повторному перекрытию простентированной артерии и развитию инфаркта миокарда.
 Процесс образования тромба. Нажмите на фото для увеличения
Процесс образования тромба. Нажмите на фото для увеличения
Чтобы уменьшить вероятность таких осложнений, кроме применения стентов новых поколений, врачи назначают двойную антитромбоцитарную терапию, состоящую из аспирина в небольшой дозе и одного из следующих препаратов:
- клопидогрель;
- тикагрелор;
- празугрель.
Длительность такой терапии зависит от вида стента и может составлять до 1 года. По истечению этого времени пациент продолжает принимать лишь один антитромбоцитарный препарат – обычно это аспирин.
Кроме антитромбоцитарной терапии врачи также часто назначают препараты для лечения атеросклероза, ишемической болезни сердца или артериальной гипертензии, так как стентирование чаще всего проводится у пациентов, имеющих эти заболевания.
Изменения образа жизни после стентирования
Чтобы избежать повторного развития проблем в будущем, пациентам после стентирования настоятельно рекомендуется изменить свой образ жизни в лучшую сторону:
- Если у вас есть избыточный вес, попытайтесь нормализовать его.
- Если вы курите – бросьте.
- Употребляйте здоровую пищу с невысоким содержанием жиров и соли.
- Поддерживайте регулярную физическую активность.
- Уменьшите стресс.
Прогноз
Прогноз при стентировании коронарных артерий зависит от заболевания, для лечения которого оно применяется, от состояния сократительной функции сердца и других факторов. Считается, что проведение стентирования при инфаркте миокарда позволяет снизить смертность от этой опасной болезни почти вдвое, по сравнению с только консервативной терапией.
Однако в плановых ситуациях эффективность стентирования подвергается сомнениям. Дело в том, что научные исследования продемонстрировали отсутствие влияния планового стентирования на продолжительность жизни у таких пациентов, по сравнению с проведением оптимальной консервативной терапии. Однако стентирование может улучшить их качество жизни и облегчить симптомы.

