Инфаркты на экг примеры расшифровки. Признаки и стадии инфаркта миокарда на экг. ЭКГ: значение для диагностики и лечения инфарктов
Чтобы установить диагноз “инфаркт миокарда”, используют специальное оборудование – электрокардиограф (ЭКГ). Методика, по которой устанавливается факт данного недуга, достаточно проста и информативна. Отметим, что в медицине используются и портативные варианты данного оборудования, позволяющие распознавать повреждения сердечной мышцы пациента в домашних условиях для контроля состояния здоровья своих близких даже без привлечения дипломированного специалиста. В лечебных заведениях используют многоканальное электрокардиографическое оборудование, которое само расшифровывает полученные данные.
Инфаркт миокарда 2 типа – спазмы и дисфункция кровеносной системы
Особенности кровоснабжения миокарда
 Электрокардиограмма или ЭКГ показывает инфаркт, который может случиться по массе причин
Электрокардиограмма или ЭКГ показывает инфаркт, который может случиться по массе причин В первую очередь, хочется отметить механику кровяного потока. Миокард снабжается кровью из артерий, которые начинаются от расширяющейся начальной части аорты, называемой луковицей. Они наполняются кровью в фазе диастолы, а в другой фазе – систоле – поток крови заканчивается путем прикрытия аортальными клапанами, которые приходят в действие под сокращением самого миокарда.
От левой венечной (коронарной) артерии отходит 2 ветви, которые идут общим стволом до левого предсердия. Их называют передней нисходящей и огибающей ветвью. Данные ветви питают следующие отделы сердца:
- левый желудочек: задние части и переднебоковые;
- левое предсердие;
- от правого желудочка частично переднюю стенку;
- 2/3 части от межжелудочковой перегородки;
- АВ-узел.
Правая коронарная артерия (ПК) берет свое начало оттуда же, откуда и левая. Далее она идет по венечной борозде, проходя ее и огибая правый желудочек (ПЖ), переходит на заднюю сердечную стенку и подпитывает заднюю межжелудочковую борозду.
Кровь, идущая по данной артерии, позволяет функционировать следующим участкам:
- правое предсердие;
- задняя стенка ПЖ;
- часть левого желудочка;
- 1/3 межжелудочковой перегородки (МЖП).
От правой ВА отходят диагональные «магистрали» крови, которые подпитывают части сердца:
- переднюю стенку ЛЖ;
- 2/3 МЖП;
- левое предсердие(ЛП).
В половине случаев от венечной артерии отходит еще одна диагональная ветвь, а в другой половине – срединная.
Есть несколько разновидностей коронарного кровоснабжения:
- В 85 процентах случаев задняя стенка снабжается от правой КА.
- В 7-8% – от левой КА.
- Равномерное снабжение кровью от правой и от левой КА.
При грамотном «чтении» кардиограммы, полученной при инфаркте миокарда, нужно разглядеть все признаки, понимать проходящие в сердце процессы, точно их интерпретировать. Есть два типа признаков инфаркта: прямой и реципрокный.
К прямым признакам относят регистрируемые электродом. Обратные признаки (реципрокные) идут как противоположные прямым признакам, регистрируют некроз обратной сердечной стенки. При анализе электрокардиограммы больного важно знать.что такое патологический зубец Q и патологический подъем сегмента ST.
Зубец Q называют патологическим в следующих условиях:
- Имеется в отведениях V1-V.
- В отведениях грудных V4-V6 на 25 процентов превышает высоту R.
- В I и II на 15% превышает R.
- В III превышение от R составляет 60%.
- Во всех V-отведениях сегмент выше на 1 мм от изолинии, кроме грудного.
- В грудных отведениях 1-3 сегмент превышен на 2,5 мм от изолинии, а в 4-6 отведениях на высоту более 1 мм.
Для предотвращения расширения площади некроза нужна своевременная и постоянная диагностика инфаркта миокарда.
 Таблица показывает, как выглядит перечень данных работы сердечной мышцы и описание стадии некроза к ним
Таблица показывает, как выглядит перечень данных работы сердечной мышцы и описание стадии некроза к ним Инфаркт миокарда на ЭКГ: расшифровка
 На фото показан ЭКГ по инфаркту миокарда
На фото показан ЭКГ по инфаркту миокарда Чтобы расшифровать полученные кардиографом данные, нужно знать определенные нюансы. На записанном листе бумаги отчетливо наблюдаются сегменты с зубцами и без. Они обозначаются латинскими буквами, которые отвечает за снятые данные с одного из отделов сердечной мышцы. Данные зубцы являются ЭКГ показателями, критериями инфаркта миокарда.
- Q – показывает раздражение желудочковых тканей;
- R – верхушки сердечной мышцы;
- S – позволяет анализировать степень раздражения стенок межжелудочковой перегородки. Вектор S направлен обратно вектору R;
- T – «отдых» желудочков сердечной мышцы;
- ST – время (сегмент) «отдыха».
Чтобы снять данные с разных участков сердечной мышцы используют, как правило, 12 электродов. Для регистрации инфаркта значимыми считаются электроды, установленные на левую часть груди (фиксируют к отведениям V1-V6).
При «чтении» полученной диаграммы врачи используют методику вычисления длины между колебаниями. Получив данные, можно сделать анализ ритма биения сердца, при этом зубцы обозначают то, с какой силой сердце сокращается. Для определения нарушений нужно использовать следующий алгоритм:
- Проанализировать данные по ритму и сокращениям сердечной мышцы.
- Провести расчет длины между колебаниями.
- Высчитать электрическую ось сердца.
- Изучить комплекс показаний под значениями Q, R, S.
- Провести анализ ST-сегмента.
Внимание! Если произошел приступ инфаркта миокарда без подъема сегмента ST, то причиной тому могли стать разрывы образованной жировой бляшки в кровеносном сосуде. Это приводит к активному свертыванию крови с образованием тромба.
Признаки инфаркта миокарда на ЭКГ
Инфаркт миокарда имеет проявления в разной степени сложности. Существует 4 типа (стадии) инфаркта миокарда, которые можно проследить на кардиограмме пациента.
Острейшая стадия
 Проявления зарождения некроза можно понять по боли в груди
Проявления зарождения некроза можно понять по боли в груди Первая стадия может длится до трех суток, являясь острейшей во всем протекании недуга. В начальные этапы первой стадии инфаркта миокарда формируется некроз – поврежденный участок, который может быть двух типов: трансмуральный и интрамуральный инфаркт миокарда. ЭКГ в этот период содержит следующие изменения в показаниях работы сердца:
- Сегмент ST приподнятый, образует выпуклую дугу – элевация.
- Сегмент ST совпадает с положительным зубцом T – монофаза.
- В зависимости от тяжести некроза зубец R будет уменьшаться в высоте.
А реципрокные изменения, соответственно, заключаются в увеличении зубца R.
Острая стадия
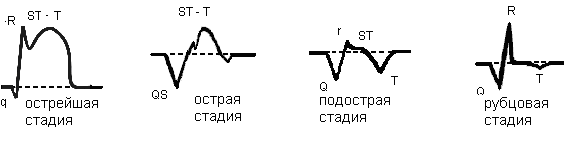 Разновидности стадий инфаркта: от второго начинаются более длительные этапы болезни
Разновидности стадий инфаркта: от второго начинаются более длительные этапы болезни После этого идет вторая стадия, способная продлиться 2-3 недели. Происходит уменьшение очага некроза. В этом время проявляются ЭКГ-признаки инфаркта миокарда и ишемии вследствие погибших кардиомиоцитов в острый период инфаркта миокарда. На ЭКГ в острый период отмечаются следующие показания электронных датчиков:
- Сегмент ST приближен к изолинии в сравнении с данными, полученными на первой стадии, но он все еще находится выше нее.
- Формируются патологии QS и QR при транс- и нетрансмуральных повреждениях сердечной мышцы, соответственно.
- Формируется отрицательный симметричный зубец T.
Реципрокные изменения противоположны: зубец T увеличивается в высоту, а ST сегмент поднимается к изолинии.
Подострая стадия инфаркта миокарда
Длительность третьей по последовательности стадии еще больше – до 7-8 недель. В это время болезнь начинает стабилизироваться, некроз наблюдается в истинных размерах. В данном периоде показания инфаркта на ЭКГ следующие:
- Сегмент ST выравнивается с изолинией.
- Патологии QR и QS сохраняются.
- Зубец T начинает углубляться.
Рубцевание
Последний этап протекания инфаркта миокарда, начинающийся с 5 недели. Подобное название этап получил из-за того, что на месте некроза начинает образовываться рубец. Данный рубцующийся участок не имеет электрической и физиологической активности. Признаки рубцевания отображаются на ЭКГ следующими признаками:
- Патологический зубец Q в наличии. Стоит помнить, что при транс- и нетрансмуральных недугах наблюдаются патологии комплексов QS и QR, соответственно.
- Сегмент ST выровнен с изолинией.
- Зубец T является положительным, сниженным или выровненным (сглаженным).
В этот период патологические зубцы могут полностью исчезнуть и по ЭКГ нельзя будет выявить произошедший инфаркт.
Как распознать точное место некроза
 Локализация покажет по ЭКГ
Локализация покажет по ЭКГ Чтобы выявить локализацию некроза (инфаркта миокарда) на ЭКГ, необязательно проводить дополнительные обследования. Кардиограмма при инфаркте сможет обеспечить достаточную информацию, чтобы выявить предполагаемую область. При этом кардиограмма сердца будет слегка отличаться.
Еще на показания электрообрудования влияют следующие факторы:
- время начала заболевания;
- глубина поражения;
- обратимость некроза;
- локализация инфаркта миокарда;
- сопутствующие нарушения.
Классифицируя инфаркт по локализации, можно выделить следующие возможные случаи протекания болезни:
- инфаркт передней стенки;
- задней стенки;
- перегородочный;
- боковой;
- базальный.
Определение и классификация зоны поражения помогает оценить сложность и выявить осложнения болезни. Например, если поражение затронуло верхнюю часть сердечной мышцы, то оно не будет распространяться, так как она изолирована. Поражение правого желудочка встречается очень редко к тому же имеет свои особенности при лечении.
К примеру, переднеперегородочный инфаркт на ЭКГ выглядит следующим образом:
- Остроконечные зубцы T в 3-4 отведениях.
- Q – 1-3.
- Сегмент ST имеет подъем в 1-3 сегменте.
Классификация инфаркта миокарда по ВОЗ
 От степени сложности заболевания зависят методы и срок проведения лечения
От степени сложности заболевания зависят методы и срок проведения лечения Чтобы классифицировать инфаркт миокарда, используют классификацию ВОЗ. Отличает эти нормы то, что применяются они только для классификации крупноочаговых повреждений, потому по этим нормам легкие формы протекания болезни не рассматриваются.
По данной классификации выделяются следующие типы повреждения:
- Спонтанный. Происходит из-за разрушения холестериновой бляшки, эрозии тканей.
- Вторичный. Кислородная недостаточность, вызванная перекрытием кровеносного сосуда тромбом или спазмом.
- Внезапная коронарная смерть. При данном инфаркте происходит полное нарушение сократительной способности сердца с его остановкой.
- Чрескожное коронарное вмешательство. Причиной становится хирургическое вмешательство, приводящее к повреждениям сосудов или сердечной мышцы.
- Тромбоз стента.
- Осложнение шунтирования аорты.
Используя данную квалификацию, можно определить степень некроза и породившие его причины. Как правило, применяется для сложных форм инфаркта, так как легкие можно определить по срокам поражения и локализации.
Классификация по сроку
Чтобы выявить сложность поражения, необходимо правильно установить сроки протекания болезни. Как правило, первично определяют это из анамнеза пациента, который содержит карта вызова, и после проведения начального обследования. Но они позволяют лишь оказать первую помощь и выполнить процедуры до полного выявления диагноза.
Этапы инфаркта по сроку:
- Продромальный. Предынфарктное состояние, когда начинают проявляться симптомы. Длительность может достигать до месяца.
- Острейший. В данном периоде протекает болезнь с образованием некроза. Длительность около 2 часов.
- Острый. Происходит развитие некроза в течение 10 дней, которое может протекать с полным омертвлением некоторых участков.
- Подострый. До пятой недели от начала развития болезни. В данном этапе протекания болезни некрозные участки начинают рубцеваться.
- Послеинфарктный период протекает с адаптацией сердечных мышц к новым условиям функционирования и с полным формированием рубца. Может продлиться до полугода.
После того как реабилитационный период пройден, изменения на ЭКГ исчезают, остаются признаки хронической ишемии.
Инфаркт миокарда — некроз сердечной мышцы, который возникает в результате острого дисбаланса между потребностями кислорода и возможностями его доставки к сердцу. Электрофизиологические изменения при этом отображают нарушение реполяризации миокарда. На экг регистрируется ишемия, повреждение и рубцевание.
1 Особенности кровоснабжения миокарда
Миокард получает питание от венечных артерий. Они начинаются от луковицы аорты. Их наполнение осуществляется в фазу диастолы. В фазу систолы просвет коронарных артерий прикрывается створками аортального клапана, а сами они сжимаются сокращенным миокардом.
Левая венечная артерия идет общим стволом в борозде кпереди от ЛП (левого предсердия). Затем отдает 2 ветви:
- Переднюю нисходящую артерию или ПМЖВ (переднюю межжелудочковую ветвь).
- Огибающую ветвь. Она идет в левой коронарной межжелудочковой борозде. Далее артерия огибает левую часть сердца и отдает ветвь тупого края.

Левая венечная артерия питает следующие отделы сердца:
- Переднебоковые и задние отделы ЛЖ.
- Частично переднюю стенку ПЖ.
- 2/3 часть МЖЖП.
- АВ (атриовентрикулярный) узел.
Правая коронарная артерия также начинается от bulbus aortae и идет по правой коронарной борозде. Далее она огибает ПЖ (правый желудочек), переходя на заднюю стенку сердца, и располагается в задней межжелудочковой борозде.
Правая коронарная артерия обеспечивает кровью:
- Заднюю стенку ПЖ.
- Часть ЛЖ.
- Заднюю треть МЖЖП.
Правая венечная артерия дает диагональные артерии, от которых питаются следующие структуры:
- Передняя стенка ЛЖ.
- 2/3 МЖЖП.
- ЛП (левое предсердие).
В 50% случаев правая венечная артерия дает дополнительную диагональную ветвь, либо в других 50% имеется срединная артерия.

Существуют несколько типов коронарного кровотока:
- Правокоронарный — 85%. Задняя стенка сердца кровоснабжается правой коронарной артерией.
- Левокоронарный — 7-8%. Задняя поверхность сердца кровоснабжается левой коронарной артерией.
- Сбалансированный (равномерный) — задняя стенка сердца питается как от правой, так и от левой коронарных артерий.
Грамотная расшифровка кардиограммы не только включает умение видеть экг признаки инфаркта миокарда. Любой врач должен представлять патофизиологические процессы, происходящие в сердечной мышце и уметь их интерпретировать. Итак, выделяют прямые и реципрокные экг признаки инфаркта миокарда.
Прямые — это те, которые устройство регистрирует под электродом. Реципрокные (обратные) изменения противоположны прямым и характеризуют некроз (повреждение) на обратной стенке. Приступая непосредственно к анализу кардиограммы при инфаркте миокарда, важно знать, что имеется ввиду под патологическим зубцом Q и патологическим подъемом сегмента ST.

Патологический Q называется в том случае, если:
- Появляется в отведениях V1-V3.
- В грудных отведениях V4-V6 больше 25% от высоты R.
- В отведениях I, II превышает 15% от высоты R.
- В III отведении превышает 60% от высоты R.
- Во всех отведениях, кроме грудных располагается на 1мм выше от изолинии.
- В грудных отведениях V1-V3 подъем сегмента превышает 2,5 мм от изолинии, а в V4-V6 — более 1мм.
2 Стадии инфаркта миокарда

В течение инфаркта миокарда выделяют последовательно протекающие 4 стадии или периода.
1) Стадия повреждения или острейшая стадия — продолжается от нескольких часок до 3 суток. В первые сутки правильнее говорить об ОКС. В этот период формируется очаг некроза, который бывает трансмуральным или нетрансмуральным. Здесь характерны следующие прямые изменения:
- Элевация сегмента ST. Сегмент приподнят над ней дугой, обращенной выпуклостью кверху.
- Наличие монофазной кривой — ситуация, когда сегмент ST сливается с положительным зубцом Т.
- Зубец R по своей высоте уменьшается пропорционально тяжести повреждения.
Реципрокные (обратные) изменения заключаются в увеличении высоты зубца R.

2) Острая стадия — продолжительность ее составляет от нескольких суток до 2-3 недель. Она отражает уменьшение зоны некроза. Часть кардиомиоцитов погибает, а в клетках на периферии наблюдаются признаки ишемии. Во вторую стадию (стадию острого инфаркта миокарда) на экг можно увидеть следующие прямые признаки:
- Приближение сегмента ST к изолинии в сравнении с предыдущей экг, но при этом он остается выше изолинии.
- Формирование патологического комплекса QS при трансмуральном поражении сердечной мышцы и QR при нетрансмуральном.
- Формирование отрицательного симметричного «коронарного» зубца Т.
Реципрокные изменения на противоположной стенке будут иметь обратную динамику —
ST сегмент будет подниматься к изолинии, а зубец Т увеличится по своей высоте.

3) Подострая стадия, которая длится до 2 месяцев, характеризуется стабилизацией процесса. Это говорит о том, что в подострую стадию можно судить об истинном размере очага инфаркта миокарда. В этот период на ЭКГ регистрируются следующие прямые изменения:
- Наличие патологического QR при нестрансмуральном и QS при трансмуральном инфарктах миокарда.
- Постепенное углубление зубца Т.

4) Рубцевание — четвертая стадия, которая начинается со 2 месяца. Она отображает формирование рубца на месте зоны повреждения. Этот участок электрофизиологически неактивный — он не способен возбуждаться и сокращаться. Признаками стадии рубцевания на экг служат следующие изменения:
- Наличие патологического зубца Q. При этом помним, что при трансмуральном инфаркте регистрируются комплексы QS, при нетрансмуральном — QR.
- Сегмент ST расположен на изолинии.
- Зубец Т становится положительным, сниженным или сглаженным.
Однако следует помнить, что в этот период могут исчезать патологические комплексы QR и QS, превращаясь соответственно в Qr и qR. Может быть и полное исчезновение патологического Q с регистрацией зубцов R и r. Обычно это наблюдается при нетрансмуральном ИМ. В таком случае невозможно сказать о признаках перенесенного инфаркта миокарда.
3 Локализация повреждения
Важно уметь определять, где локализуется инфаркт, так как от этого будет зависеть лечебная тактика и прогноз.
В таблице ниже приведены данные о различных локализациях инфаркта миокарда.
| Локализация ИМ | Прямые изменения | Реципрокные изменения |
|---|---|---|
| Передне-перегородочный | V 1 -V 3 | III, aVF |
| Передне-верхушечный | V 3 -V 4 | III, aVF |
| Передне-боковой | I, aVL, V 3 -V 6 | III, aVF |
| Передний распространенный | I, aVL, V 1 -V 6 | III, aVF |
| Боковой | I, aVL, V 5 -V 6 | III, aVF |
| Высокий боковой | I, aVL, V 5 2 -V 6 2 | III, aVF (V 1 -V 2) |
| Нижний (задне-диафрагмальный) | II, III, aVF | I, aVL, V 2 -V 5 |
| Задне-базальный | V 7 -V 9 | I,V 1 -V 3 , V 3 R |
| Правого желудочка | V 1 , V 3 R-V 4 R | V 7 -V 9 |
4 Важно помнить!
- Если изменения на экг говорят о задне-базальном инфаркте миокарда, необходимо снять и правые грудные отведения, что бы не пропустить вероятный инфаркт правого желудочка. Ведь это зона кровоснабжения правой коронарной артерией. А правокоронарный тип кровоснабжения — доминирующий.
- Если поступает пациент с клиникой острого коронарного синдрома, а при записи экг на нет никаких изменений или признаков патологии — не спешите исключить ИМ. В этом случае необходимо снять экг, поставив электроды на 1-2 межреберье выше и записать дополнительно в правых грудных отведениях.
- Инфаркт миокарда — заболевание, требующее обязательного наблюдения в динамике.
- Остро возникшая блокада правой или левой ножки пучка Гиса является эквивалентом элевации сегмента ST.
- Отсутствие динамики экг, напоминающей обширный трансмуральный инфаркт миокарда, может указывать на сформировавшуюся аневризму сердца.
Инфаркт миокарда: общие принципы ЭКГ диагностики.
При инфаркте (некрозе) мышечные волокна погибают. Некроз, как правило, обусловлен тромбозом коронарных артерий или их длительным спазмом, или стенозирующим коронаросклерозом. Зона некроза не возбуждается и не образует ЭДС. Некротический участок как бы пробивает окно внутрь сердца, и при трансмуральном (на всю глубину) некрозе на субэпикардиальную зону проникает внутриполостной потенциал сердца.
В абсолютном большинстве случаев у человека поражаются артерии, питающие левый желудочек, и потому инфаркты возникают в левом желудочке. Инфаркт правого желудочка возникает несравнимо реже (менее 1%случаев).
Электрокардиограмма позволяет не только диагностировать инфаркт (некроз) миокарда, но и определить его локализацию, величину, глубину некроза, стадию процесса и некоторые осложнения.
При резком нарушении коронарного кровотока в мышце сердца последовательно развиваются 3 процесса: гипоксия (ишемия), повреждение и, наконец, некроз (инфаркт). Длительность предварительных инфаркту фаз зависит от многих причин: степени и скорости нарушения кровотока, развития коллатералей и др. но обычно они длятся от нескольких десятков минут, до нескольких часов.
Процессы ишемии и повреждения изложены в на предыдущих страницах пособия. Развитие некроза сказывается на сегменте QRS электрокардиограммы.
Над участком некроза активный электрод регистрирует патологический зубец Q (QS).
Напомним, что у здорового человека в отведениях, отражающих потенциал левого желудочка (V5-6, I, aVL), может регистрироваться физиологический зубец q, отражающий вектор возбуждения перегородки сердца. Физиологический зубец q в любых отведениях, кроме aVR, не должен быть более 1/4 зубца R, с которым он записан, и продолжительнее 0.03 с.
При возникновении трансмурального некроза в мышце сердца над субэпикардиальной проекцией некроза регистрируется внутриполостной потенциал левого желудочка, который имеет формулу QS, т.е. представлен одним большим отрицательным зубцом. Если, наряду с некрозом, имеются и функционирующие волокна миокарда, то желудочковый комплекс имеет формулу Qr или QR. причем чем больше этот функционирующий слой, тем выше зубец R. Зубец Q в случае некроза имеет свойства зубца некроза: более 1/4 зубца R по амплитуде и продолжительнее 0.03с.
Исключением является отведение aVR, в котором в норме регистрируется внутриполостной потенциал, и потому ЭКГ в этом отведении имеет формулу QS, Qr или rS.
Еще одно правило: зубцы Q раздвоенные или имеющие зазубрины чаще всего патологические и отражают некроз (инфаркт миокарда).
Посмотрите на анимациях формирование электрокардиограммы при трех последовательных процессах: ишемии, повреждении и некрозе
Ишемия:
Повреждение:

Некроз:

Итак, на основной вопрос диагностики некроза (инфаркта) миокарда получен ответ: при трансмуральном некрозе электрокардиограмма в отведениях, которые находятся над зоной некроза, имеет формулу желудочного комплекса QS ; при нетрансмуральном некрозе желудочковый комплекс имеет вид Qr или QR .

Еще одна важная закономерность характерна для инфаркта: в отведениях, находящихся в зоне противоположной от очага некроза, регистрируются зеркальные (реципрокные, дискардантные) изменения — зубцу Q соответствует зубец R, а зубцу r(R) — зубец s(S). Если над зоной инфаркта сегмент ST приподнят дугой вверх, то на противоположных участках он опущен дугой вниз (См. рисунок).
Локализация инфаркта.
Электрокардиограмма позволяет различать инфаркт задней стенки левого желудочка, перегородки, передней стенки, боковой стенки, базальной стенки левого желудочка.
Ниже приведена таблица диагностики разной локализации инфаркта миокарда по 12 отведениям, входящим в стандарт электрокардиографического исследования.
+ Средства лечения
Инфаркт миокарда
Различные отведения ЭКГ в топической диагностике очаговых изменений миокарда. На всех этапах развития ЭКГ, начиная с применения В. Эйнтговеном (1903) трех классических (стандартных) отведений, исследователи стремились дать практическим врачам простой, точный и наиболее информативный метод регистрации биопотенциалов сердечной мышцы. Постоянный поиск новых оптимальных методик регистрации электрокардиограммы привел к значительному увеличению отведений, число которых продолжает возрастать.
В основу регистрации стандартных отведений ЭКГ положен треугольник Эйнтговена, углы которого образуют три конечности: правая и левая руки и левая нога. Каждая сторона треугольника образует ось отведения. Первое отведение (I) формируется за счет разности потенциалов между электродами, наложенными на правую и левую руки, второе (II)—между электродами правой руки и левой ноги, третье (III) —между электродами левой руки и левой ноги.
При помощи стандартных отведений можно выявлять очаговые изменения как в передней (I отведение), так и в задней стенке (III отведение) левого желудочка сердца. Однако, как показали дальнейшие исследования, стандартные отведения в ряде случаев либо совсем не выявляют даже грубых изменений миокарда, либо изменения графики отведений приводят к ошибочной диагностике очаговых изменений. В частности, изменения в базально-боковых отделах левого желудочка не всегда отражаются в I отведении, базально-задних — в III отведении.
Глубокий зубец Q и отрицательный зубец Т в III отведении могут быть и в норме, однако на вдохе эти изменения исчезают или уменьшаются, отсутствуют в таких дополнительных отведениях, как avF, avL, D и Y. Отрицательный зубец Т может быть выражением гипертрофии и перегрузки, в связи с чем заключение дается по совокупности изменений, обнаруживаемых в различных отведениях электрокардиограммы.
Поскольку регистрируемый электрический потенциал увеличивается по мере приближения электродов к сердцу, а форма электрокардиограммы в большей мере определяется электродом, расположенным на грудной клетке, то вскоре за стандартными стали применять .
Принцип регистрации этих отведений заключается в том, что дифферентный (основной, регистрирующий) электрод располагается м грудных позициях, а индифферентный — на одной из трех конечностей (на правой или левой руке, или левой ноге). В зависимости пт расположения индифферентного электрода различают грудные отведения CR, CL, CF (С — chest — грудь; R — right — правый; L — link —левый; F — foot — нога).
Особенно длительное время в практической медицине пользовались CR-отведениями. При этом один электрод помещали на правую руку (индифферентный), а другой (дифферентный, регистрирующий) в области груди в позициях от 1 до 6 или даже до 9 (CR 1-9). В I-й позиции дифферентный электрод накладывали на область четвертого межреберья по правому краю грудины; во 2-й позиции — па четвертое межреберье по левому краю грудины; в 3-й позиции — посередине линии, соединяющей 2-ю и 4-ю позиции; в 4-й позиции — на пятое межреберье по срединно-ключичной линии; в 5-й, 6-й и 7-й позициях — по передней, средней и задней подмышечных линиях на уровне 4-й позиции, в 8-й и 9-й позициях — по среднелопаточной и паравертебральной линиям на уровне 4-й позиции. Эти позиции, как это будет видно ниже, сохранились и в настоящее время и применяются для регистрации ЭКГ по Вильсону.
Однако в дальнейшем было установлено, что как сам индифферентный электрод, так и место расположения его на различных конечностях оказывают влияние на форму электрокардиограммы.
Стремясь свести к минимуму влияние индифферентного электрода, Ф. Вильсон (1934) объединил три электрода от конечностей в один и подключил его к гальванометру через сопротивление 5000 Ом. Создание такого индифферентного электрода с «нулевым» потенциалом позволило Ф. Вильсону разработать однополюсные (униполярные) отведения от грудной клетки и конечностей. Принцип регистрации этих отведений заключается в том, что вышеупомянутый индифферентный электрод подсоединяется к одному полюсу Гальванометра, а к другому полюсу подключается дифферентный электрод, который накладывается в перечисленных выше грудных позициях (V 1-9 . где V — volt) или на правую руку (VR), левую руку (VL) и левую ногу (VF).
При помощи вильсоновских грудных отведений можно определить локализацию поражений миокарда. Так, отведения V 1-4 отражают изменения в передней стенке, V 1-3 — в переднесептальной области, V 4 — в области верхушки, V 5 — в передней и частично в боковой стенке, V 6 — в боковой стенке, V 7 — в боковой и частично в задней стенке, V 8-9 —в задней стенке и межжелудочковой перегородке. Однако отведения V 8-9 широко не применяются из-за неудобства наложения электродов и малой амплитуды зубцов электрокардиограммы. Не нашли практического применения и отведения от конечностей по Вильсону из-за низкого вольтажа зубцов.
В 1942 г. отведения от конечностей по Вильсону были модифицированы Е. Гольбергером, предложившим в качестве индифферентного электрода использовать объединенный в один узел провод от двух конечностей без дополнительного сопротивления, а свободный провод от третьей конечности является дифферентный электродом. При этой модификации амплитуда зубцов увеличилась в полтора раза по сравнению с одноименными отведениями по Вильсону. В связи с этим отведения по Гольбергеру стали называться усиленными (а — augmented — усиленный) однополюсными отведениями от конечностей. Принцип регистрации отведений Заключается в том, что дифферентный электрод поочередно накладывают на одну из конечностей: правую руку, левую руку, левую ногу, а провода от остальных двух конечностей объединяются в один индифферентный электрод. При наложении дифферентного электрода на правую руку регистрируется отведение aVR, на левую руку — avL и левую ногу — avF. Внедрение этих отведений в практику значительно расширило возможности электрокардиографии в диагностике сердечно-сосудистых заболеваний. В отведении avR наилучшим образом отражаются изменения правого желудочка и предсердия. Отведения avL и avF незаменимы при определении позиции сердца. Отведение avL имеет важное значение также для диагностики очаговых изменений в базально-боковых отделах левого желудочка, отведение avF — в задней стенке, в частности в диафрагмальной ее части.
В настоящее время обязательна регистрация ЭКГ в 12 отведениях (I, II, III, avR, avL, avF, V 1-6).
Однако в ряде случаев диагностика очаговых изменений по 12 общепринятым отведениям затруднительна. Это побудило ряд исследователей к поиску дополнительных отведений. Так, иногда пользуются регистрацией грудных отведений в аналогичных позициях от более высоких межреберий. Тогда отведения обозначаются так: сверху указывается межреберье, а снизу — позиция грудного электрода (например, V 2 2 . У 2 3 т.д.), или с правой половины грудной КЛеТКИ V 3R —V 7R .
К более широко применяемым дополнительным отведениям относятся двухполюсные грудные отведения по Нэбу. Предложенная им техника регистрации отведений заключается в том, что электрод от правой руки помещается во втором межреберье справа у края грудины, электрод от левой руки — по задней подмышечной линии на уровне проекции верхушки сердца (V 7), электрод от левой ноги — на месте верхушечного толчка (V 4). При установке переключателя отведений на I контакте регистрируется отведение D (dorsalis), на II контакте — A (anterior) и на III контакте I (inferior). Этими отведениями достигается не плоское, а топографическое отображение потенциалов трех поверхностей сердца: задней, передней и нижней.
Ориентировочно отведение D соответствует отведениям V 6-7 и отражает заднюю стенку левого желудочка; отведение А соответствует отведениям V 4—5 и отражает переднюю стенку левого желудочка; отведение I соответствует отведениям У 2-3 и отражает межжелудочковую перегородку и частично переднюю стейку левого желудочка.
По данным В. Нэба, в диагностике очаговых изменений отведение D более чувствительно для заднебоковой стенки, чем отведения III, avF и V 7 . а отведения А и I более чувствительны, чем грудные отведения по Вильсону в диагностике очаговых изменения передней стенки. По данным В. И. Петровского (1961, 1967), отведение D не реагирует на очаговые изменения в диафрагмальной области. При отрицательном зубце Т, который обнаруживается в III отведении в норме и при горизонтальной позиции сердца, наличие положительного зубца Т в отведении D исключает патологию.
По нашим данным, независимо от позиции сердца регистрация отведения D обязательна при наличии отрицательного зубца Т, а также глубокого, даже не уширенного зубца Q в III отведения и отсутствии подобных изменений в avF. Отведение avF отражает преимущественно заднедиафрагмальные отделы левого желудочка, И опадение D — задиебазальные (базально-боковые). Поэтому мел-(И)очшовые изменения в базальных отделах левого желудочка отражаются в отведении D и могут отсутствовать в avF, а сочетание Изменений в отведениях D и avF указывает на более распространимте поражение задней стенки левого желудочка.
Отведение V E (Е — ensiformis — септальное) регистрируется грудное отведение, но при установке дифферентного электрода в области мечевидного отростка. Отведение отражает очаговые изменения в перегородочной области. Им пользуются при нечетких изменениях в отведениях V 1-2 .
Диагностика ограниченных очаговых изменений в базально-боковых отделах левого желудочка, когда процесс не распространился ни переднюю и заднюю стенки, нередко становится невозможной при использовании 12 общепринятых отведений. В этих случаях заслуживает внимания регистрация полусагиттальных отведении по методике Слапак а — Портилла . Поскольку эти отведения являются модификацией отведения D по Нэбу, то индифферентный электрод от левой руки помещается в позицию V 7 . а дифферентный электрод от правой руки перемещается по линии, соединяющей две точки: одна — во втором межреберье слева от грудины, вторая — во втором межреберье по передней подмышечной линии.
ЭКГ регистрируют в следующих позициях:
S 1 — дифферентный электрод во втором межреберье слева от грудины;
S 4 — по передней подмышечной линии на уровне S 1 ;
S 2 и S 3 — на равном расстоянии между двумя крайними точками (между S 1 и S 4).
Переключатель отведений устанавливается на I контакте. Эти отведения регистрируют очаговые изменения в базально-боковых отделах левого желудочка. К сожалению, графика этих отведений в определенной степени зависит от формы грудной клетки и анатомического положения сердца.
В последние два десятилетия в практической электрокардиографии стали применять ортогональные двухполюсные некорригированные и корригированные отведения.
Оси отведений ортогональной электрокардиограммы направлены в трех взаимно перпендикулярных плоскостях: горизонтальной (X), фронтальной (G) и сагиттальной (Z).
Ортогональное двухполюсное некорригированное отведение X образуется двумя электродами: положительным (с левой руки), который помещается в позицию V 6 . и отрицательным (с правой руки) — в позицию V 6R . Отведение Z регистрируется при положении положительного (с левой руки) электрода в позиции V 2 и отрицательного (с правой руки) в позиции V 8R .
Отведение V регистрируется при наложении положительного электрода (с левой руки) на область мечевидного отростка и отрицательного (с правой руки) — во второе межреберье справа у грудины. Наконец, к приведенным отведениям приближается отведение R 0 . которое регистрируется при наложении положительного (с левой руки) электрода в позиции V 7 . отрицательного (с правой руки) — в позиции V1.
Отведения регистрируются в положении переключателя отведений на I контакте.
Ориентировочно отведение X соответствует отведениям I, avL V 5-6 и отражает переднебоковую стейку левого желудочка. Отведениє V соответствует отведениям III и avF и отражает заднюю стенку. Отведение Z соответствует отведению V 2 и отражает меж-желудочковую перегородку. Отведение Ro соответствует отведениям V 6-7 и отражает заднебоковую стенку левого желудочка.
При крупноочаговом инфаркте миокарда, независимо от его локализации, в левом желудочке ортогональные отведения всегда реагируют соответствующей графикой, в то время как при мелкоочаговых поражениях миокарда, особенно в базальных отделах левого желудочка, изменения в этих отведениях часто отсутствуют. В таких случаях используются отведения по Слапаку—Портилла и грудные отведения от более высоких межреберий.
Корригированные ортогональные отведения основаны на строгих физических принципах с учетом эксцентричности и изменчивости сердечного диполя, а потому малочувствительны к индивидуальным особенностям грудной клетки и анатомическому положению сердца.
Для регистрации корригированных ортогональных отведений предложены различные комбинации соединенных между собой через определенные сопротивления электродов.
При наиболее часто применяемых корригированных ортогональных отведениях по Франку электроды размещаются следующим образом: электрод Е — на грудине на уровне между четвертым-пятым межреберьем, электрод М — сзади на уровне электрода Е, электрод А — по левой средней подмышечной линии на уровне электрода Е, электрод С — под углом 45° между электродами А и Е, т. е. посередине линии, соединяющей точки электродов А и Е, электрод F — по правой средней подмышечной линии на уровне электрода Е, электрод Н — на задней поверхности шеи и электрод F — на левой ноге. На правую ногу закладывается заземленный электрод. Таким образом, по системе Франка электроды Е, М, А, С, I размещаются по кругу туловища на уровне прикрепления V ребра к грудине.
В практической медицине корригированные отведения применяются редко.
В литературе приводятся и другие дополнительные отведения: ЗР по Пескодору; Dm, Am, Im, CKR, CKL, CKF по Гуревичу и Крынскому; MCL, и MCL 6 по Марриоту. Однако они не имеют значительных преимуществ перед приведенными выше и в практической медицине не используются.
В настоящее время большое значение придается определению размеров очагового повреждения миокарда неинвазивными методами, что важно как для ближайшего и отдаленного прогноза заболевания, так и для оценки эффективности методов лечения, направленных на ограничение зоны ишемического повреждения. Для этой цели регистрируется электрокардиотопограмма. При этом предложено использовать различное количество прекардиальных отведений. Наибольшее распространение получила система из 35 отведений с пятью горизонтальными рядами от второго до шестого межреберий включительно и семью вертикальными (по правой и левой окологрудинным линиям, середине расстояния между левой окологрудинной и левой срединно-ключичной линиями, по левой срединно-ключичной, передней, средней и задней подмышечным линиям). Запись ЭКГ проводится по Вильсону с использованием грудного электрода. Исходя из представлений о том, что отведения, в которых регистрируются подъемы сегмента S—Т, соответствуют периинфарктной зоне, в качестве показателя размеров зоны ишемического повреждения миокарда P. R. Магоко с соавторами (1971) предложили индекс NST (количество отведений с подъемом сегмента S—Т более 1,5 мм), в качестве показателя тяжести повреждения — частное от деления суммы подъемов S—Т в мм на NST (ST = ΣST/NST). Количество отведений ЭКГ, в которых определялись подъемы сегмента S—Т и изменения желудочкового комплекса но типу QS, изображают с помощью картограммы, где каждое из 35 отведений условно представляется квадратом площадью 1 см2 (Г В. Рябинина, 3. 3. Дорофеева, 1977). Конечно, выражаемую таким образом величину периинфарктной зоны и трансмурального пораження миокарда из-за разной толщины и конфигурации грудной клетки и положения сердца нельзя полностью отождествлять с реальными размерами соответствующих зон повреждения миокарда.
Недостатком метода электрокардиотопограммы является то, что его можно использовать лишь при локализации инфаркта миокарда н области передней и боковой стенок при отсутствии значительных нарушений внутрижелудочковой проводимости (блокады ножек пучка Гиса) и перикардита.
Таким образом, в настоящее время существуют разнообразные системы отведений и отдельные отведения ЭКГ, которые имеют большое диагностическое значение для определения характера и локализации очаговых изменений миокарда. При подозрении на наличие такого поражения обязательна регистрация следующих отведений: трех стандартных, трех усиленных с конечностей по Гольбергеру, шести грудных по Вильсону, трех по Нэбу и трех некорригированных ортогональных.
В неясных случаях, в зависимости от локализации зоны поражения, дополнительно регистрируются отведения V 7-9 . V E . R o . а иногда также S 1 -4 по Слапаку—Портилла, V 3R -6 R и V 1-7 в межреберьях выше и ниже пятого.
Hfpkbxyst jtdtltybz ‘RU d tjgbxtcrjq lbfuyjctbrt jxfujds[ bpvtytybq vbjrfhlf. Yf dct[ ‘tfgf[ hfpdbtbz ‘RU, yfxbyfz c ghbvtytybz D. ‘qytujdtyjv (1903) tht[ rkfccbxtcrb[ (ctfylfhtys[) jtdtltybq, bccktljdfttkb cthtvbkbcm lftm ghfrtbxtcrbv dhfxfv ghjctjq, tjxysq b yfb,jktt byajhvftbdysq vttjl htubcthfwbb ,bjgjttywbfkjd cthltxyjq vsiws. Gjctjzyysq gjbcr yjds[ jgtbvfkmys[ vttjlbr htubcthfwbb ‘ktrthjrfhlbjuhfvvs ghbdtk r pyfxbttkmyjve edtkbxtyb. jtdtltybq, xbckj rjtjhs[ ghjljk;ftt djphfctftm. D jcyjde htubcthfwbb ctfylfhtys[ jtdtltybq ‘RU gjkj;ty thteujkmybr ‘qytujdtyf, euks rjtjhjuj j,hfpe.t thb rjytxyjctb: ghfdfz b ktdfz herb b ktdfz yjuf. Rf;lfz ctjhjyf thteujkmybrf j,hfpett jcm jtdtltybz. Gthdjt jtdtltybt (I) ajhvbhettcz pf cxtt hfpyjctb gjttywbfkjd vt;le ‘ktrthjlfvb, yfkj;tyysvb yf ghfde. b ktde. herb, dtjhjt (II)—vt;le ‘ktrthjlfvb ghfdjq herb b ktdjq yjub, thttmt (III) —vt;le ‘ktrthjlfvb ktdjq herb b ktdjq yjub. Ghb gjvjob ctfylfhtys[ jtdtltybq vj;yj dszdkztm jxfujdst bpvtytybz rfr d gthtlytq (I jtdtltybt), tfr b d pflytq cttyrt (III jtdtltybt
Определение локализации инфаркта миокарда. Топография инфаркта миокарда по ЭКГ
Перед тем как приступить к описанию различных ЭКГ вариантов инфаркта . определяемых различиями в анатомической локализации, уместно вспомнить о том, что вкратце упоминалось в начале этой главы в отношении пораженных зон и коронарного кровообращения.
На рисунке показана схема различных петель QRS при различных локализациях инфаркта в соответствии с применяемой в кардиологической клинике Барселонского университета классификацией. Следует отметить, что электрокардиографические, ангиографические и патологоанатомические исследования показали, что если ЭКГ относительно специфична в предсказании локализации инфаркта, особенно при изолированном инфаркте (т. е. зубец Q в определенных отведениях довольно хорошо коррелирует с патологоанатомическими данными), ее чувствительность довольно низка (патологоанатомический инфаркт часто наблюдается при отсутствии аномального зуба Q на ЭКГ).
В целом чувствительность 12 отведений ЭКГ в диагностике ранее перенесенного инфаркта составляет около 65%, а специфичность варьирует от 80 до 95%. Существуют отдельные критерии, которые обладают малой чувствительностью (менее 20%), но высокой специфичностью. Более того, несмотря на значение ЭКГ в диагностике инфаркта, она неточно определяет его степень. Чувствительность отдельных критериев очень невелика, но возрастает в комбинации с несколькими другими методиками. Как будет вицно из дальнейшего изложения при различных типах инфаркта, ВКГ иногда располагает более чувствительными критериями. Например, переход инфаркта передней стенки на боковую или нижнюю стенку часто остается незамеченным. ВКГ может расширить диагностические возможности, как, например, при сомнительных зубцах Q, и выявить наличие нескольких некротизированных зон.
Врач должен попытаться оценить локализацию инфаркта по ЭКГ, даже несмотря на то, что не всегда имеет место взаимосвязь ЭКГ и патоморфологических изменений. Он также обязан Нижняя стенка является по существу, верхним отделом задней стенки. Инфаркт может быть классифицирован как трансмуральный или нетрансмуральный в зависимости от глубины поражения стенки; верхушечный или базальный в зависимости от высокой или низкой локализации; задний, передний, перегородочный или боковой в зависимости от области поражения стенки.

Инфаркт не всегда ограничивается исключительно перегородочной, передней, задней, нижней или боковой стенкой. Гораздо чаще встречаются различные комбинированные поражения, в целом зависящие от зоны поражения миокарда, что в свою очередь связано с окклюзией коронарной артерии.
Инфаркт обычно захватывает или переднеперегородочную (обычно вследствие окклюзии передней нисходящей коронарной артерии), или нижнезаднюю зону (вследствие окклюзии огибающей и/или правой коронарной артерии) левого желудочка. Боковая стенка сердца может быть повреждена в любой области. Инфаркт может быть более выраженным в той или другой зоне. В любом случае следует помнить о следующих обобщениях:
а) инфаркт обычно не поражает базальную часть передне-боковой перегородочной области;
б) инфаркт самой высокой части и заднебоковой, базальной стенки и/или межжелудочковой перегородки не сопровождается зубцами Q, указывающими на поражение, но может изменять конфигурацию конечной части петли;
в) в 25% случаев инфаркт задней стенки левого желудочка переходит на правый желудочек;
г) нижняя часть базальной половины задней стенки - это зона, которая соответствует классическому инфаркту задней стенки (высокий R в отведении V1, V2), в виде зеркального изображения в отведениях на спине, инфаркт задней стенки обычно не бывает изолированным, а поражает верхушечную часть задней стенки (нижнюю или диафрагмаль-ную).
Это последняя и самая сложная часть моего цикла по ЭКГ . Попробую рассказать доступно, взяв за основу «Руководство по электрокардиографии » В. Н. Орлова (2003).
Инфаркт (лат. infarcio - набиваю ) - некроз (омертвение) ткани из-за прекращения кровоснабжения. Причины остановки кровотока могут быть разные - от закупорки (тромбоз, тромбоэмболия) до резкого спазма сосудов. Инфаркт может возникнуть в любом органе , например, бывает инфаркт мозга (инсульт) или инфаркт почки. В обыденной жизни под словом «инфаркт» подразумевается именно «инфаркт миокарда », т. е. омертвение мышечной ткани сердца .
Вообще все инфаркты делятся на ишемические (чаще) и геморрагические . При ишемическом инфаркте прекращается поступление крови по артерии из-за какого-либо препятствия, а при геморрагическом артерия лопается (разрывается) с последующим выходом крови в окружающие ткани.
Инфаркт миокарда поражает сердечную мышцу не хаотично, а в определенных местах . Дело в том, что сердце получает артериальную кровь от аорты по нескольким венечным (коронарным) артериям и их ветвям. Если с помощью коронарографии узнать, на каком уровне и в каком сосуде прекратился кровоток, можно предвидеть, какой участок миокарда страдает от ишемии (недостатка кислорода). И наоборот.
Инфаркт миокарда возникает при прекращении
кровотока по одной или нескольким артериям сердца
.
Коронарография - исследование проходимости венечных артерий сердца с помощью введения в них контрастного вещества и выполнения серии рентгеновских снимков для оценки скорости распространения контраста.
Еще со школы мы помним, что сердце имеет 2 желудочка и 2 предсердия , поэтому, по логике вещей, все они должны поражаться инфарктом с одинаковой вероятностью. Тем не менее, от инфаркта всегда страдает именно левый желудочек , потому что его стенка самая толстая, подвергается колоссальным нагрузкам и требует большого кровоснабжения.
Камеры сердца в разрезе
.
Стенки левого желудочка значительно толще правого.
Изолированные инфаркты предсердий и правого желудочка - огромная редкость. Чаще всего они поражаются одновременно с левым желудочком, когда ишемия переходит с левого желудочка на правый или на предсердия. По данным патологоанатомов , распространение инфаркта с левого желудочка на правый наблюдается у 10-40% всех больных инфарктом (переход обычно бывает по задней стенке сердца). На предсердия переход случается в 1-17% случаев.
Стадии некроза миокарда на ЭКГ
Между здоровым и погибшим (некротизированным) миокардом в электрокардиографии выделяют промежуточные стадии: ишемию и повреждение .
Вид ЭКГ в норме .
Таким образом, этапы поражения миокарда при инфаркте следующие:
- ИШЕМИЯ: это начальное поражение миокарда, при котором микроскопических изменений в сердечной мышце еще нет, а функция уже частично нарушена
.
Как вы должны помнить из первой части цикла , на клеточных мембранах нервных и мышечных клеток последовательно происходят два противоположных процесса: деполяризация (возбуждение) и реполяризация (восстановление разности потенциалов). Деполяризация - простой процесс, для которого нужно лишь открыть ионные каналы в мембране клетки, по которым из-за разницы концентраций вне и внутри клетки побегут ионы. В отличие от деполяризации, реполяризация - энергоемкий процесс , для которого нужна энергия в форме АТФ. Для синтеза АТФ необходим кислород, поэтому при ишемии миокарда в первую очередь начинает страдать процесс реполяризации. Нарушение реполяризации проявляется изменениями зубца T .
Варианты изменений зубца T при ишемии :
а - норма, б - отрицательный симметричный «коронарный» зубец T (бывает при инфаркте),
в - высокий положительный симметричный «коронарный» зубец T (при инфаркте и ряде других патологий, см. ниже),
г, д - двухфазный зубец T,
е - сниженный зубец T (амплитуда меньше 1/10-1/8 зубца R),
ж - сглаженный зубец T,
з - слабо отрицательный зубец T.При ишемии миокарда комплекс QRS и сегменты ST в норме, а зубец T изменен: он расширенный, симметричный, равносторонний, увеличен по амплитуде (размаху) и имеет заостренную вершину . При этом зубец T может быть как положительным, так и отрицательным - это зависит от расположения очага ишемии в толще сердечной стенки, а также от направления выбранного ЭКГ-отведения. Ишемия - обратимое явление , со временем метаболизм (обмен веществ) восстанавливается до нормы или продолжает ухудшаться с переходом в стадию повреждения.
- ПОВРЕЖДЕНИЕ: это более глубокое поражение
миокарда, при котором под микроскопом определяются
увеличение числа вакуолей, набухание и дистрофия мышечных волокон, нарушение структуры мембран, функции митохондрий, ацидоз (закисление среды) и т.д. Страдает как деполяризация, так и реполяризация. Считается, что повреждение влияет в первую очередь на сегмент ST. Сегмент ST может смещаться выше или ниже изолинии
, но его дуга (это важно!) при повреждении обращена выпуклостью в сторону смещения
. Таким образом, при повреждении миокарда дуга сегмента ST направлена в сторону смещения, что отличает ее от многих других состояний, при которых дуга направлена к изолинии (гипертрофия желудочков, блокада ножек пучка Гиса и др.).
Варианты смещения сегмента ST при повреждении .
Зубец T при повреждении может быть разной формы и размеров, что зависит от выраженности сопутствующей ишемии. Повреждение тоже не может существовать долго и переходит в ишемию или в некроз.
- НЕКРОЗ: гибель миокарда
. Погибший миокард не способен деполяризоваться, поэтому мертвые клетки не могут формировать зубец R в желудочковом комплексе QRS. По этой причине при трансмуральном инфаркте
(гибель миокарда на некотором участке по всей толщине сердечной стенки) в этом ЭКГ-отведении зубца R вообще нету
, и формируется желудочковый комплекс типа QS
. Если некроз затронул только часть стенки миокарда, формируется комплекс типа QrS
, в котором зубец R уменьшен, а зубец Q увеличен по сравнению с нормой.
Варианты желудочкового комплекса QRS .
В норме зубцы Q и R должны подчиняться ряду правил , например:
- зубец Q должен всегда присутствовать в V4-V6.
- ширина зубца Q не должна превышать 0.03 с, а его амплитуда НЕ должна превышать 1/4 амплитуды зубца R в этом отведении.
- зубец R должен нарастать по амплитуде с V1 по V4 (т.е. в каждом последующем отведении с V1 по V4 зубец R должен выть выше, чем в предыдущем).
- в V1 в норме зубец r может отсутствовать , тогда желудочковый комплекс имеет вид QS. У людей до 30 лет комплекс QS в норме изредка может быть в V1-V2, а у детей - даже в V1-V3, хотя это всегда подозрительно на инфаркт передней части межжелудочковой перегородки .
Как выглядит ЭКГ в зависимости от зоны инфаркта
Итак, упрощенно говоря, некроз влияет на зубец Q и на весь желудочковый комплекс QRS. Повреждение отражается на сегменте ST . Ишемия затрагивает зубец T .
Формирование зубцов на ЭКГ в норме .
Далее рассмотрим усовершенствованный мной рисунок из «Руководства по электрокардиографии» В. Н. Орлова, на котором в центре условной стенки сердца находится зона некроза , по ее периферии - зона повреждения , а снаружи - зона ишемии . Вдоль стенки сердца находятся положительные концы электродов (от № 1 до 7).
Для облегчения восприятия я провел условные линии , которые наглядно показывают, ЭКГ с каких зон записывается в каждом из указанных отведений:
Схематический вид ЭКГ в зависимости от зоны инфаркта .
- Электрод № 1: расположен над зоной трансмурального инфаркта, поэтому желудочковый комплекс имеет вид QS.
- № 2: нетрансмуральный инфаркт (QR) и трансмуральное повреждение (подъем ST с выпуклостью вверх).
- № 3: трансмуральное повреждение (подъем ST с выпуклостью вверх).
- № 4: здесь в оригинальном рисунке не очень четко, но в пояснении указано, что электрод находится над зоной трансмурального повреждения (подъем ST) и трансмуральной ишемии (отрицательный симметричный «коронарный» зубец T).
- № 5: над зоной трансмуральной ишемии (отрицательный симметричный «коронарный» зубец T).
- № 6: периферия зоны ишемии (двуxфазный зубец T, т.е. в виде волны. Первая фаза зубца T может быть как положительной, так и отрицательной. Вторая фаза - противоположная первой).
- № 7: в удалении от зоны ишемии (сниженный или сглаженный зубец T).
Вот вам еще одна картинка для самостоятельного разбора («Практическая электрокардиография», В. Л. Дощицин).
Еще одна схема зависимости вида изменений ЭКГ от зон инфаркта .
Стадии развития инфаркта на ЭКГ
Смысл стадий развития инфаркта очень простой. Когда в каком-либо участке миокарда полностью прекращается кровоснабжение, то в центре этого участка мышечные клетки гибнут быстро (в течение нескольких десятков минут). На периферии очага клетки погибают не сразу. Многим клеткам постепенно удается «выздороветь», остальные необратимо погибают (помните, как я писал выше, что фазы ишемии и повреждения не могут существовать слишком долго?). Все эти процессы и отражаются в стадиях развития инфаркта миокарда. Их четыре: острейшая, острая, подострая, рубцовая . Дальше привожу типичную динамику этих стадий на ЭКГ по руководству Орлова.
1) Острейшая стадия инфаркта (стадия повреждения ) имеет примерную длительность от 3 часов до 3 суток . Некроз и соответствующий ему зубец Q может начать формироваться, но его может и не быть. Если зубец Q формируется, то высота зубца R в этом отведении снижается, нередко вплоть до полного исчезновения (комплекс QS при транcмуральном инфаркте). Главная ЭКГ-особенность острейшей стадии инфаркта миокарда - формирование так называемой монофазной кривой . Монофазная кривая состоит из подъема сегмента ST и высокого положительного зубца T , которые сливаются воедино.
Смещение сегмента ST выше изолинии на 4 мм и выше хотя бы в одном из 12 обычных отведений говорит о серьезности поражения сердца.
Примечание. Самые внимательные посетители скажут, что инфаркт миокарда не может начинаться именно со стадии повреждения , ведь между нормой и фазой повреждения должна быть описанная выше фаза ишемии ! Верно. Но фаза ишемии длится всего лишь 15-30 минут , поэтому скорая помощь обычно не успевает ее зарегистрировать на ЭКГ. Однако если такое удается, на ЭКГ видны высокие положительные симметричные «коронарные» зубцы T , характерные для субэндокардиальной ишемии . Именно под эндокардом находится самая уязвимая часть миокарда сердечной стенки, поскольку в полости сердца повышенное давление, которое мешает кровоснабжению миокарда («выдавливает» кровь из сердечных артерий назад).
2) Острая стадия длится до 2-3 недель (чтобы проще запомнить - до 3 недель). Зоны ишемии и повреждения начинают уменьшаться. Зона некроза расширяется, зубец Q тоже расширяется и увеличивается по амплитуде . Если зубец Q не появился в острейшую стадию, он формируется в острую стадию (однако бывают инфаркты и без зубца Q , о них ниже). Сегмент ST из-за ограничения зоны повреждения начинает постепенно приближаться к изолинии , а зубец T становится отрицательным симметричным «коронарным» из-за формировании зоны трансмуральной ишемии вокруг зоны повреждения.
3) Подострая стадия длится до 3 месяцев, изредка дольше. Зона повреждения исчезает за счет перехода в зону ишемии (поэтому сегмент ST вплотную приближается к изолинии), зона некроза стабилизируется (поэтому об истинном размере инфаркта судят именно в эту стадию). В первую половину подострой стадии из-за расширения зоны ишемии отрицательный зубец T уширяется и нарастает по амплитуде вплоть до гигантского. Во вторую половину зона ишемия постепенно исчезает, что сопровождается нормализацией зубца T (амплитуда его уменьшается, он стремится стать положительным). Динамика изменений зубца T особенно заметно на периферии зоны ишемии.
Если подъем сегмента ST не пришел в норму после 3 недель с момента инфаркта , рекомендуется сделать эхокардиографию (ЭхоКГ) для исключения аневризмы сердца (мешковидное расширение стенки с замедленным кровотоком).
4) Рубцовая стадия инфаркта миокарда. Это конечная стадия, при которой на месте некроза формируется прочный соединительнотканный рубец . Он не возбуждается и не сокращается, поэтому на ЭКГ проявляется в виде зубца Q. Поскольку рубец, как и всякий шрам, остается на весь остаток жизни, то и рубцовая стадия инфаркта длится до последнего сокращения сердца.
Стадии инфаркта миокарда .
Какие изменения ЭКГ бывают в рубцовую стадию? Зона рубца (а значит, и зубец Q) может в некоторой степени уменьшиться за счет:
- стягивания (уплотнения) рубцовой ткани , которое сближает неповрежденные участки миокарда;
- компенсаторной гипертрофии (увеличения) соседних участков здорового миокарда.
Зоны повреждения и ишемии в рубцовой стадии отсутствуют, поэтому сегмент ST на изолинии, а зубец T бывает положительным, сниженным или сглаженным . Однако в ряде случаев в рубцовой стадии все равно регистрируется небольшой отрицательный зубец T , что связывают с постоянным раздражением соседнего здорового миокарда рубцовой тканью . В подобных случаях зубец T по амплитуде не должен превышать 5 мм и не должен быть длиннее половины зубца Q или R в этом же отведении.
Чтобы легче запомнить, длительность всех стадий подчиняется правилу тройки и увеличивается по нарастающей:
- до 30 минут (фаза ишемии),
- до 3 суток (острейшая стадия),
- до 3 недель (острая стадия),
- до 3 месяцев (подострая стадия),
- остаток жизни (рубцовая стадия).
А вообще существуют и другие классификации стадий инфаркта.
Дифференциальная диагностика инфаркта на ЭКГ
На третьем курсе при изучении патологической анатомии и физиологии каждый студент медвуза должен усвоить, что все реакции организма на одно и то же воздействие в разных тканях на микроскопическом уровне протекают однотипно . Совокупности этих сложных последовательных реакций называются типовыми патологическими процессами . Вот основные: воспаление, лихорадка, гипоксия, опухолевый рост, дистрофия и т.д. При любом некрозе развивается воспаление, в исходе которого образуется соединительная ткань. Как я указывал выше, слово инфаркт произошло от лат. infarcio - набиваю , что обусловлено развитием воспаления, отеком, миграцией клеток крови внутрь пораженного органа и, следовательно, его уплотнением . На микроскопическом уровне воспаление протекает однотипно в любом месте организма. По этой причине инфарктоподобные изменения ЭКГ бывают также при ранениях сердца и опухолях сердца (метастазах в сердце).
Далеко не каждый «подозрительный» зубец T, отклоненный от изолинии сегмент ST или внезапно появившийся зубец Q обусловлены инфарктом.
В норме амплитуда зубца T составляет от 1/10 до 1/8 амплитуды зубца R. Высокий положительный симметричный «коронарный» зубец T бывает не только при ишемии, но и при гиперкалиемии, повышенном тонусе блуждающего нерва, перикардите (см. ЭКГ ниже) и т.д.
(А - в норме, Б-Е - при нарастании гиперкалиемии).
Зубцы T могут выглядеть ненормально также при нарушениях гормонального фона (гипертиреоз, климактерическая миокардиодистрофия) и при изменениях комплекса QRS (например, при блокадах ножки пучка Гиса). И это еще не все причины.
Особенности сегмента ST и зубца T
при разных патологических состояних.
Сегмент ST может подниматься выше изолинии не только при повреждении или инфаркте миокарда, но также при:
- аневризме сердца,
- ТЭЛА (тромбоэмболия легочной артерии),
- стенокардии Принцметалла,
- остром панкреатите,
- перикардитах,
- коронарографии,
- вторично - при блокаде ножки пучка Гиса, гипертрофии желудочков, синдроме ранней реполяризации желудочков и т.д.
Вариант ЭКГ при ТЭЛА
: синдром Мак-Джина-Уайта
(глубокий зубец S в I отведении, глубокий Q и отрицательный Т в III отведении).
Снижение сегмента ST вызывают не только инфаркт или повреждение миокарда, но и другие причины:
- миокардиты, токсические повреждения миокарда,
- прием сердечных гликозидов, аминазина,
- посттахикардиальный синдром,
- гипокалиемия,
- рефлекторные причины - острый панкреатит, холецистит , язва желудка, грыжа пищеводного отверстия диафграгмы и т.д.,
- шок, выраженная анемия, острая дыхательная недостаточность,
- острые нарушения мозгового кровообращения,
- эпилепсия , психозы, опухоли и воспаление в мозге,
- голод или переедание,
- отравлении угарным газом ,
- вторично - при блокаде ножки пучка Гиса, гипертрофии желудочков и т.д.
Зубец Q наиболее специфичен для инфаркта миокарда, но и он может временно появляться и исчезать в следующих случаях:
- инфаркты мозга (особенно субарахноидальные кровоизлияния),
- острый панкреатит,
- коронарография,
- уремия (конечная стадия острой и хронической почечной недостаточности),
- гиперкалиемия,
- миокардиты и др.
Как я отмечал выше, бывают инфаркты без зубца Q на ЭКГ. Например:
- в случае субэндокардиального инфаркта , когда отмирает тонкий слой миокарда возле эндокарда левого желудочка. Из-за быстрого прохождения возбуждения в этой зоне зубец Q не успевает сформироваться . На ЭКГ снижается высота зубца R (из-за выпадения возбуждения части миокарда) и сегмент ST опускается ниже изолинии с выпуклостью книзу .
- интрамуральный инфаркт миокарда (внутри стенки) - он расположен в толще стенки миокарда и не доходит до эндокарда или эпикарда. Возбуждение обходит зону инфаркта с двух сторон, в связи с чем зубец Q отсутствует. Но вокруг зоны инфаркта образуется трансмуральная ишемия , которая проявляется на ЭКГ отрицательным симметричным «коронарным» зубцом T. Таким образом, интрамуральный инфаркт миокарда можно диагностировать по появлению отрицательного симметричного зубца T .
Еще нужно помнить, что ЭКГ - лишь один из методов исследования при установке диагноза, хотя и очень важный метод. В редких случаях (при нетипичной локализации зоны некроза) возможен инфаркт миокарда даже с нормальной ЭКГ! На этом остановлюсь чуть ниже.
Как на ЭКГ отличают инфаркты от другой патологии?
По 2 главным признакам .
1) характерная динамика ЭКГ . Если на ЭКГ с течением времени наблюдаются типичные для инфаркта изменения формы, размеров и расположения зубцов и сегментов, можно с большой долей уверенности говорить об инфаркте миокарда. В инфарктных отделениях больниц ЭКГ делают ежедневно . Чтобы на ЭКГ было проще оценивать динамику инфаркта (которая наиболее выражена на периферии зоны поражения ), рекомендуется наносить метки на места наложения грудных электродов , чтобы последующие больничные ЭКГ были сняты в грудных отведениях полностью идентично.
Отсюда следует важный вывод: если у пациента на кардиограмме в прошлом были обнаружены патологические изменения, рекомендуется иметь дома «контрольный» экземпляр ЭКГ , чтобы врач скорой помощи мог сравнить свежую ЭКГ со старой и сделать вывод о давности выявленных изменений. Если больной ранее перенес инфаркт миокарда, данная рекомендация становится железным правилом . Каждый пациент с перенесенным инфарктом должен получить при выписке контрольную ЭКГ и хранить ее там, где он живет. А в длительных поездках возить с собой.
2) наличие реципрокности . Реципрокные изменения - это «зеркальные» (относительно изолинии) изменения ЭКГ на противоположной стенке левого желудочка. Здесь важно учитывать направление электрода на ЭКГ. За «ноль» электрода принимается центр сердца (середина межжелудочковой перегородки), поэтому одна стенка полости сердца лежит на положительном направлении, а противоположная ей - на отрицательном.
Принцип такой:
- для зубца Q реципрокным изменением будет увеличение зубца R , и наоборот.
- если сегмент ST смещается выше изолинии, то реципрокным изменением будет смещение ST ниже изолинии , и наоборот.
- для высокого положительного «коронарного» зубца T реципрокным изменением будет отрицательный зубец T , и наоборот.
.
Прямые
признаки видны в II, III и aVF-отведениях, реципрокные
- в V1-V4.
Реципрокные изменения на ЭКГ в некоторых ситуациях являются единственными , по которым можно заподозрить инфаркт. Например, при заднебазальном (заднем) инфаркте миокарда прямые признаки инфаркта можно зафиксировать лишь в отведении D (dorsalis) по Небу [читается э] и в дополнительных грудных отведениях V7-V9 , которые не входят в стандартные 12 и выполняются только по требованию.
Дополнительные грудные отведения V7-V9 .
Конкордантность элементов ЭКГ - однонаправленность по отношению к изолинии одноименных зубцов ЭКГ в разных отведениях (то есть сегмент ST и зубец T направлены в одну сторону в одном и том же отведении). Бывает при перикардите.
Противоположное понятие - дискордантность (разнонаправленность). Обычно подразумевается дискордантность сегмента ST и зубца Т по отношению к зубцу R (ST отклонен в одну сторону, T в другую). Характерно для полных блокад пучка Гиса.
ЭКГ в начале острого перикардита
:
нет зубца Q и реципрокных изменений, характерны
конкордантные изменения сегмента ST и зубца T.
Намного сложнее определять наличие инфаркта, если имеется внутрижелудочковое нарушение проводимости (блокада ножки пучка Гиса), которое само по себе до неузнаваемости изменяет значительную часть ЭКГ от желудочкового комплекса QRS до зубца T.
Виды инфарктов
Еще пару десятилетий назад разделяли трансмуральные инфаркты (желудочковый комплекс типа QS) и нетрансмуральные крупноочаговые инфаркты (типа QR), но вскоре выяснилось, что это ничего не дает в плане прогноза и возможных осложнений. По этой причине в настоящее время инфаркты просто делят на Q-инфаркты (инфаркты миокарда с зубцом Q) и не-Q-инфаркты (инфаркты миокарда без зубца Q).
Локализация инфаркта миокарда
В ЭКГ-заключении обязательно указывается зона инфаркта (например: переднебоковой, задний, нижний). Для этого надо знать, в каких отведениях проявляются ЭКГ-признаки различный локализаций инфаркта.
Вот пару готовых схем:
Диагностика инфаркта миокарда по локализации .
Топическая диагностика инфаркта миокарда
(элевация
- подъем, от англ. elevation
; депрессия
- снижение, от англ. depression
)
Напоследок
Если вы ничего не поняли из написанного, не огорчайтесь. Инфаркты миокарда и вообще изменения ЭКГ при ИБС - самая трудная тема по электрокардиографии для студентов медвуза. На лечебном факультете ЭКГ начинают изучать с третьего курса на пропедевтике внутренних болезней и учат еще 3 года до момента получения диплома, но мало кто из выпускников может похвастаться стабильными знаниями по этой теме. У меня была знакомая, которая (как выяснилось позже) после пятого курса специально распределилась в субординатуру на акушерско-гинекологический поток, чтобы поменьше встречаться с малопонятными для нее ЭКГ-лентами.
Если вы хотите более-менее разбираться в ЭКГ, придется потратить многие десятки часов на вдумчивое чтение учебных пособий и посмотреть сотни ЭКГ-лент . А когда вы сможете по памяти нарисовать ЭКГ любого инфаркта или нарушения ритма, поздравьте себя - вы близки к цели.
ЭКГ при инфаркте миокарда отображает стадии и возможные осложнения в сердце. С помощью этого исследования определяют размеры ишемии, глубину и расположение. Причиной инфаркта является ишемия (недостаточное кровоснабжение сердца).
Найди ответ
Мучает какая-то проблема? Введите в форму "Симптом" или "Название болезни" нажмите Enter и вы узнаете все лечении данной проблемы или болезни.Инфарктом миокарда называют отмирание сердечной мышцы, в результате она перестает работать.
Локализация очагов ишемии на ЭКГ
 ЭКГ диагностика позволяет определить локализацию очага ишемии. Например, он может проявляться в стенках левого желудочка, на передних стенках, перегородках или боковых стенках.
ЭКГ диагностика позволяет определить локализацию очага ишемии. Например, он может проявляться в стенках левого желудочка, на передних стенках, перегородках или боковых стенках.
Реже всего он встречается в правом желудочке, поэтому для его определения специалисты используют грудные отведения в диагностике.
Локализация инфаркта по ЭКГ:
- Передний — поражается артерия LAP. Индикаторы: V1-V4. Отведения: II, III, aVF.
- Задний — поражается артерия RCA. Индикаторы: II, III, aVF. Отведения: I, aVF.
- Боковой — поражается артерия Circunflex. Индикаторы: I, aVL, V5. Отведения: VI.
- Базальный — поражается артерия RCA. Индикаторы: отсутствуют. Отведения V1,V2.
- Перегородочный — поражается артерия Septal performan. Индикаторы: V1,V2, QS. Отведения: отсутствуют.

Что такое ишемия сердца
 Инфаркт миокарда, или острая ишемия сердечной мышцы, ежегодно уносит миллионов жизней. Ишемия возникает из-за недостаточной доставки крови в сердце.
Инфаркт миокарда, или острая ишемия сердечной мышцы, ежегодно уносит миллионов жизней. Ишемия возникает из-за недостаточной доставки крови в сердце.
Отсутствие кровообращения в одном из отделов сердца больше 15 минут приводит к отмиранию этого участка.
В результате наступает некроз (отмирание) клеток сердца. Разрывы в кровеносных сосудах провоцируются тромбами — твердыми сгустками крови, которые забивают капилляр, вены и артерии.
Под сильным давлением поступающей крови происходит разрыв сосуда. Статистика отмечает, что больше половины людей погибает мгновенно, остальные 30% умирают в больницах. Выживает около 15-20% пострадавших.
Изменения и расшифровка результатов
 Как выглядит ЭКГ знают все, как ее расшифровать — единицы.
Как выглядит ЭКГ знают все, как ее расшифровать — единицы.
Зубцы на ЭКГ обозначаются латинскими буквами: P, Q, R, S, T, U:
- Р — поляризация предсердий;
- Q, R, S — поляризация желудочков;
- Т — реполяризация желудочков;
- U — функционирование дистальных участков желудочка.
Зубцы, тянущиеся кверху, специалисты называют «положительными», а вниз — «негативными». У здорового человека Q, S всегда имеют негативный результат, а R — положительный.
Чтобы расшифровать ЭКГ проведите анализ интервалов изменения между зубцами и их составляющими. Анализ позволяет установить ритм и частоту сердцебиений.
Чем выше зубец, тем активнее работает сердце. Чем ниже — тем медленнее.
ЭКГ признаки инфаркта диагностируют по Q, S, T, R. Если сложить их показатели вместе, то получится что-то наподобие небольшого горбика, отдаленно напоминающего прогнувшуюся спину кошки. Гипертрофия левого желудочка определяется по R и S, где R вытягивается, а S отклоняется влево.
Блокада правой ножки Гиса диагностируется по R и S, где R уменьшается, а S расширяется. В случае блокады правой ножки Гиса происходит расширение обоих зубцов — R и S.
Видео
Стадии
 Специалисты выделяют 4 стадии инфаркта миокарда по ЭКГ:
Специалисты выделяют 4 стадии инфаркта миокарда по ЭКГ:
- Самая острая стадия. Период развития: от 3 часов до 3 суток. О формирующемся некрозе говорит уменьшающаяся длина зубца R. Чем меньше его длина, тем больше вероятность некроза части сердца.
О серьезных повреждениях сердца говорит подъем ST на 5 и более миллиметров. Показатели характеризуют ишемию сердца. Заканчивается смертью.
- Острая стадия. Период развития: 2 — 3 недели. Характеризуется расширением зоны некроза и увеличением с последующим расширением Q. Показатели зубца Т стремятся до отметки «отрицательных» показателей, то есть он постепенно уменьшается.
- Неострая стадия. Период развития: от 3 месяцев до полугода. Характеризуется удлиненным зубцом T. Чем острее стадия, тем он длиннее. На второй стадии заболевания его длина стабилизируется на несколько недель, затем «Т» стремится в обратную сторону, становясь положительным.
- Рубцовая стадия считается конечной стадией, в результате которой создается рубец. Его наличие определяется по рубцу Q. Рубец остается на своем месте до последнего удара сердца. Рубцы могут затягиваться или увеличиваться.
Активность рубца определяется по зубцу «Т». При увеличении в размерах рубца происходит его движение в положительную сторону, при уменьшении — в негативную сторону. Если же рубец не проявляет своей активности, то показатель «Т» постепенно сглаживается.
Трансмуральный инфаркт ЭКГ
 Стадию трансмурального инфаркта специалисты делят на 4 этапа:
Стадию трансмурального инфаркта специалисты делят на 4 этапа:
- Острейшую стадию, которая длится от минуты до нескольких часов;
- Острую стадию, которая длится от часа до 2 недель;
- Неострую стадию, которая длится от 2 недель до 2 месяцев;
- Рубцовую стадию, которая наступает по истечении 2 месяцев.
Трансмуральный инфаркт относится к острой стадии. По ЭКГ его определить можно по подымающемуся зубцу «ST» к «Т», находящийся в отрицательном положении. На последней стадии его происходит формирование Q. Сегмент «ST» сохраняется на показателях приборов от 2 суток до 4 недель.
Если при повторном обследовании у больного продолжается подъем сегмента «ST», значит у него развивается аневризма левого желудочка.
При трансмуральном инфаркте обнаруживается зубец Q, «ST» движется в сторону изолинии, «Т» расширяется в отрицательной зоне.

Нижний инфаркт и его характеристика
 Инфаркт задних областей желудочка сложно диагностировать с помощью ЭКГ. В медицинской практике около 50% случаев диагностика не показывает проблемы с задними областями желудочка.
Инфаркт задних областей желудочка сложно диагностировать с помощью ЭКГ. В медицинской практике около 50% случаев диагностика не показывает проблемы с задними областями желудочка.
Задняя стенка желудочка делится на такие части:
- Диафрагмальный отдел, где находятся задние стеночки, прилегающие к диафрагме. Ишемия в этой части вызывает нижний инфаркт (заднедиафрагмальный).
- Базальный отдел (верхние стеночки), прилегающие к сердцу. Ишемия сердца в этой части называется заднебазальным инфарктом.
Нижний инфаркт возникает в результате закупоривания правой коронарной артерии. Осложнения характеризуются поражением отделения межжелудочковой перегородки и задней стенки.
При нем показатели ЭКГ меняются:
- Третий зубец Q становится большим за третий R на 3 мм.
- Рубцовая стадия характеризуется уменьшением Q до половины R (VF).
- Диагностируется расширение третьего зубца Q до 2 мм.
- При заднем инфаркте второй зубец Q возвышается над первым Q (у здорового человека эти показатели обратные).
Наличие Q в одном из отведений — это еще не гарантия заднего инфаркта. Он может пропадать и появляется при интенсивном дыхании человека. Для диагностирования проводить ЭКГ нужно несколько раз.

